Le collagène est la protéine la plus abondante du corps humain et le composant structural majeur du cartilage articulaire. Dans le contexte de l'arthrose, maladie caractérisée par la dégradation progressive du cartilage, la question d'une supplémentation en collagène pour protéger ou régénérer les tissus articulaires suscite un intérêt croissant. Les compléments alimentaires à base de collagène arthrose connaissent une popularité grandissante, portés par des allégations séduisantes et des campagnes marketing offensives. Mais que dit réellement la science ? Le collagène oral peut-il atteindre les articulations et exercer un effet thérapeutique mesurable ? Quels types de collagène privilégier ? Voici un état des lieux rigoureux et complet des connaissances actuelles sur le collagène dans la prise en charge de l'arthrose.
Le collagène dans le cartilage articulaire : rôle structural fondamental
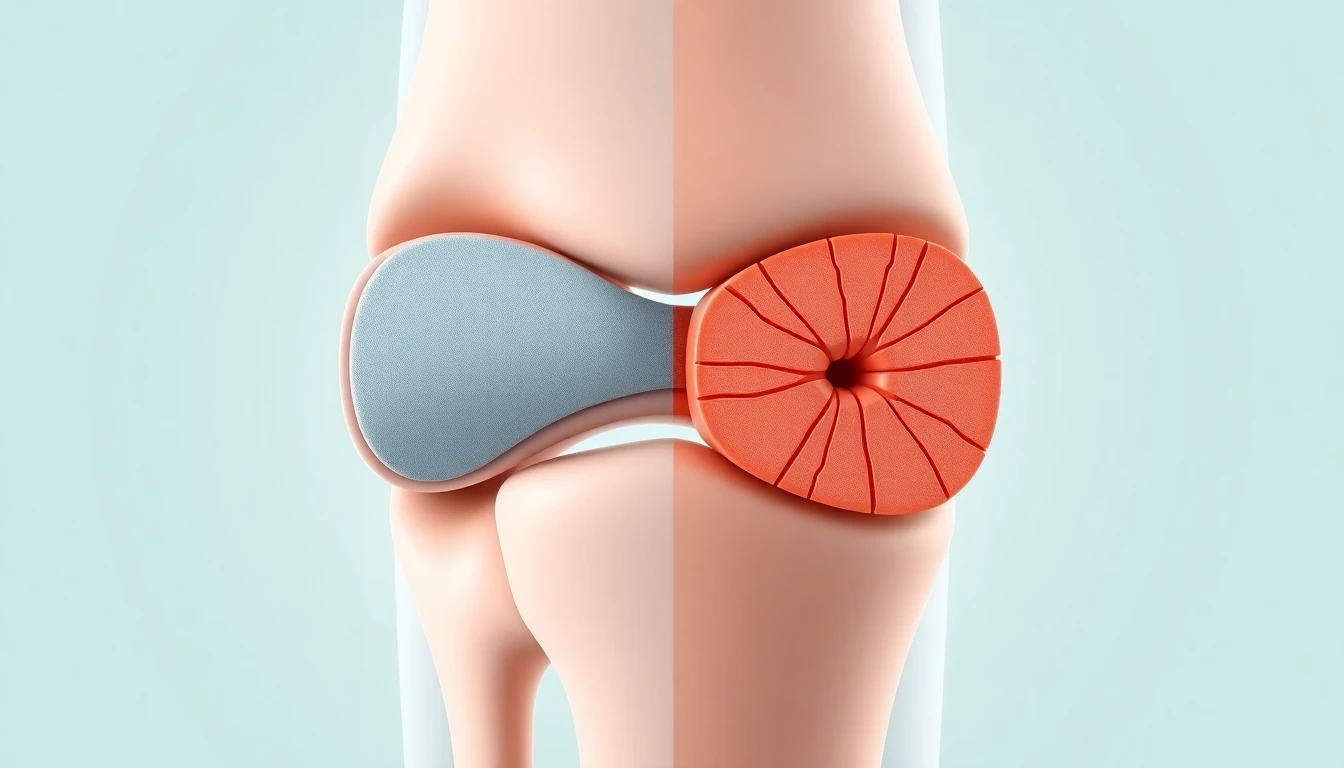
Le cartilage hyalin qui recouvre les surfaces articulaires est un tissu conjonctif spécialisé, dépourvu de vaisseaux sanguins et de nerfs, composé de cellules (les chondrocytes) enchâssées dans une matrice extracellulaire abondante. Cette matrice est constituée de deux composants principaux : les fibres de collagène et les protéoglycanes. Le collagène représente environ 60 à 70 % du poids sec du cartilage.
Le collagène de type II est la forme prédominante dans le cartilage articulaire, représentant plus de 90 % du collagène cartilagineux. Il forme un réseau tridimensionnel de fibres entrecroisées qui confère au cartilage sa résistance mécanique à la traction et aux forces de cisaillement. Ce réseau collagénique emprisonne les protéoglycanes (aggrécane notamment), des molécules fortement hydrophiles qui attirent et retiennent l'eau au sein de la matrice, assurant ainsi la résistance du cartilage aux forces de compression.
Les autres types de collagène présents dans le cartilage et les structures articulaires comprennent :
- Collagène de type IX : joue un rôle de pont entre les fibres de collagène de type II et les protéoglycanes, contribuant à la stabilité du réseau
- Collagène de type XI : régule le diamètre des fibres de collagène de type II et participe à l'organisation architecturale du cartilage
- Collagène de type I : majoritaire dans l'os sous-chondral, les tendons et les ligaments, il apparaît également dans le cartilage arthrosique en remplacement du type II, signe de dégénérescence tissulaire
- Collagène de type III : présent dans la membrane synoviale et la capsule articulaire
Dans l'arthrose, la dégradation du réseau de collagène de type II est un événement central et précoce. Les enzymes protéolytiques (métalloprotéinases MMP-1, MMP-13 et collagénases) clivent les fibres de collagène, altérant irréversiblement l'architecture du cartilage. Contrairement aux protéoglycanes, dont le renouvellement est relativement rapide, la réparation du réseau collagénique est extrêmement lente et souvent incomplète chez l'adulte, expliquant le caractère progressif et irréversible de la maladie arthrosique.
Les différents types de compléments de collagène disponibles
Le marché des compléments à base de collagène est vaste et les formulations varient considérablement. Il est essentiel de distinguer les différentes formes car elles ne possèdent pas les mêmes propriétés ni les mêmes niveaux de preuve scientifique.
Le collagène hydrolysé (peptides de collagène)
Le collagène hydrolysé, également appelé hydrolysat de collagène ou peptides de collagène, est obtenu par hydrolyse enzymatique du collagène natif. Ce processus fragmente les longues chaînes protéiques en petits peptides de faible poids moléculaire (2 000 à 5 000 daltons), ce qui améliore considérablement leur biodisponibilité orale. Des études pharmacocinétiques ont montré que les peptides de collagène hydrolysé sont absorbés au niveau intestinal sous forme de di- et tripeptides, qui passent dans la circulation sanguine et s'accumulent préférentiellement dans les tissus cartilagineux.
Le collagène hydrolysé est disponible en poudre, en gélules ou en boissons. Il est généralement d'origine bovine, porcine ou marine (poisson). La dose journalière habituelle varie de 5 à 10 grammes par jour. C'est la forme la plus couramment commercialisée et la plus étudiée dans les essais cliniques sur l'arthrose.
Le collagène de type II non dénaturé (UC-II)
Le collagène de type II non dénaturé (UC-II, pour Undenatured Collagen type II) est un supplément qui repose sur un mécanisme d'action fondamentalement différent de celui du collagène hydrolysé. Il s'agit de collagène de type II natif, non dégradé, extrait du cartilage sternal de poulet. Administré à faible dose (40 mg par jour), il agit par un mécanisme de tolérance orale immunitaire : en exposant le système immunitaire intestinal à de petites quantités de collagène de type II intact, il réduit la réponse inflammatoire auto-immune dirigée contre le cartilage articulaire.
Ce mécanisme est particulièrement pertinent car des recherches ont montré que chez de nombreux patients arthrosiques, une composante immunitaire contribue à la dégradation cartilagineuse. Le système immunitaire produit des anticorps et des cellules T dirigés contre le collagène de type II exposé par les lésions cartilagineuses, entretenant un cercle vicieux d'inflammation et de destruction.
Collagène marin vs collagène bovin
L'origine du collagène influence sa composition en acides aminés et sa biodisponibilité :
| Caractéristique | Collagène marin | Collagène bovin |
|---|---|---|
| Source | Peau et écailles de poisson | Peau, os et cartilage de boeuf |
| Type de collagène dominant | Type I | Types I et III |
| Biodisponibilité | Élevée (peptides de faible poids moléculaire) | Bonne |
| Température de dénaturation | Plus basse (absorption facilitée) | Plus élevée |
| Risque allergénique | Allergie au poisson possible | Faible |
| Considérations religieuses | Compatible halal et casher | Variable selon la certification |
Pour la santé articulaire spécifiquement, le collagène de type II (issu principalement du cartilage de poulet ou de bovin) est théoriquement plus pertinent que le collagène de type I (marin), car le cartilage articulaire est composé majoritairement de type II. Cependant, les peptides issus de l'hydrolyse du collagène, quel que soit leur type d'origine, contiennent les mêmes acides aminés caractéristiques (glycine, proline, hydroxyproline) qui servent de substrats pour la synthèse de nouveau collagène par les chondrocytes.
Les preuves scientifiques : efficacité du collagène dans l'arthrose
L'évaluation scientifique du collagène arthrose a progressé significativement au cours de la dernière décennie, avec la publication de plusieurs essais cliniques randomisés et de méta-analyses.
Études sur le collagène hydrolysé
Plusieurs essais cliniques randomisés contre placebo ont évalué l'efficacité du collagène hydrolysé chez des patients arthrosiques. Les résultats sont globalement encourageants. Une étude multicentrique de référence portant sur plus de 250 patients souffrant d'arthrose du genou a montré qu'une supplémentation quotidienne de 10 g de collagène hydrolysé pendant six mois entraînait une amélioration significative des scores de douleur et de fonction articulaire par rapport au placebo. L'amélioration était particulièrement marquée chez les patients les plus sévèrement atteints.
Des méta-analyses regroupant plusieurs essais ont confirmé un effet positif du collagène hydrolysé sur la douleur arthrosique, avec une taille d'effet modérée mais statistiquement significative. Les bénéfices apparaissent généralement après trois à six mois de supplémentation continue, suggérant un mécanisme d'action progressif lié à la stimulation de la synthèse cartilagineuse plutôt qu'à un simple effet antalgique.
Études sur le collagène de type II non dénaturé (UC-II)
L'UC-II a fait l'objet de plusieurs essais cliniques dont les résultats sont remarquables. Un essai pivot comparant 40 mg d'UC-II par jour à une association glucosamine-chondroïtine (1 500 mg + 1 200 mg par jour) chez des patients arthrosiques du genou a montré une supériorité de l'UC-II sur les scores de douleur (EVA), de fonction articulaire (WOMAC) et de qualité de vie après 180 jours de traitement. L'UC-II a également permis une amélioration des tests fonctionnels physiques (test de montée d'escalier, distance de marche).
Ces résultats sont d'autant plus intéressants que la dose d'UC-II utilisée (40 mg) est très inférieure à celle du collagène hydrolysé (10 g), confirmant un mécanisme d'action fondamentalement différent (tolérance immunitaire vs apport en substrats).
Limites des données actuelles
Malgré ces résultats positifs, plusieurs limites doivent être soulignées. La majorité des études portent sur l'arthrose du genou, et les données sur les autres localisations (hanche, mains, rachis) sont insuffisantes. Les conflits d'intérêts sont fréquents, de nombreuses études étant financées par les fabricants de compléments. La durée de suivi est souvent limitée à six mois, ce qui ne permet pas d'évaluer un éventuel effet structure-modifiant à long terme. Les effectifs des études restent modestes et des essais de grande envergure, indépendants et multicentriques, seraient nécessaires pour consolider les preuves.
Posologie, durée et recommandations pratiques
Les recommandations de supplémentation en collagène reposent sur les protocoles utilisés dans les essais cliniques les plus robustes :
- Collagène hydrolysé : 8 à 12 g par jour, de préférence le matin à jeun ou au cours d'un repas. La poudre peut être dissoute dans un verre d'eau, un jus de fruit ou ajoutée à une boisson chaude (thé, café). La durée minimale de supplémentation recommandée est de trois mois, avec une évaluation de l'efficacité à six mois
- Collagène de type II non dénaturé (UC-II) : 40 mg par jour en une prise unique, de préférence le soir ou à distance des repas. La durée minimale recommandée est de trois mois
Pour optimiser l'efficacité de la supplémentation en collagène, il est conseillé d'assurer un apport adéquat en vitamines et minéraux impliqués dans la synthèse du collagène, notamment la vitamine C (cofacteur essentiel de la prolyl-hydroxylase et de la lysyl-hydroxylase, enzymes indispensables à la formation de collagène fonctionnel), le manganèse, le cuivre et le zinc. Une carence en vitamine C compromet la synthèse de collagène, rendant la supplémentation potentiellement moins efficace.
La supplémentation en collagène doit s'inscrire dans le cadre d'une alimentation équilibrée et anti-inflammatoire, riche en protéines de qualité, en fruits et légumes (sources de vitamine C et d'antioxydants), et pauvre en aliments ultra-transformés et en sucres raffinés qui favorisent l'inflammation chronique et la glycation du collagène.
Collagène et alimentation : les sources alimentaires naturelles
Avant de recourir aux compléments, il est pertinent de rappeler que l'alimentation peut fournir du collagène et ses précurseurs. Les aliments les plus riches en collagène sont les bouillons d'os (riches en gélatine, forme partiellement hydrolysée du collagène), les pieds de veau et de porc, les abats, la peau de poulet ou de poisson et les fruits de mer. La gélatine alimentaire, largement utilisée en cuisine, est elle-même du collagène dénaturé par la chaleur.
Cependant, le collagène alimentaire sous sa forme native est une protéine de grande taille, mal absorbée par le tube digestif. La cuisson prolongée (comme dans la préparation des bouillons d'os) provoque une hydrolyse partielle qui améliore l'absorption, mais les quantités de peptides de collagène bioactifs obtenues par l'alimentation restent inférieures à celles des compléments. Une alimentation anti-arthrose peut néanmoins apporter des acides aminés essentiels à la synthèse du collagène endogène.
Les acides aminés les plus importants pour la synthèse du collagène sont :
- Glycine : représente un tiers des acides aminés du collagène. Sources : bouillon d'os, gélatine, viandes, poissons, légumineuses
- Proline : essentielle à la structure en triple hélice du collagène. Sources : fromages, viandes, oeufs, choux
- Hydroxyproline : marqueur spécifique du collagène, formée par hydroxylation de la proline en présence de vitamine C
- Lysine : participe aux ponts interchaînes qui stabilisent les fibres de collagène. Sources : viandes, poissons, oeufs, légumineuses
Collagène et autres compléments articulaires : quelles associations ?
La combinaison du collagène avec d'autres compléments alimentaires à visée articulaire est une pratique courante chez les patients arthrosiques. Plusieurs associations méritent d'être discutées à la lumière des données disponibles.
Collagène et glucosamine-chondroïtine
L'association du collagène avec la glucosamine et la chondroïtine est logique sur le plan biochimique. Le collagène et les protéoglycanes (dont la synthèse dépend de la glucosamine et de la chondroïtine) sont les deux composants majeurs de la matrice cartilagineuse. Apporter simultanément les précurseurs de ces deux types de molécules pourrait théoriquement favoriser une régénération plus complète du tissu cartilagineux. Certains produits commerciaux combinent d'ailleurs ces trois actifs. Cependant, les études évaluant spécifiquement cette triple association restent peu nombreuses.
Collagène et acide hyaluronique oral
L'acide hyaluronique oral est un autre complément populaire pour les articulations. Combiné au collagène, il pourrait contribuer à améliorer la lubrification articulaire (rôle de l'acide hyaluronique dans le liquide synovial) tout en soutenant la structure cartilagineuse (rôle du collagène). Des études préliminaires suggèrent un bénéfice de cette association, mais les preuves restent insuffisantes pour des recommandations fermes.
Collagène et vitamine C
L'association collagène-vitamine C est probablement la plus justifiée scientifiquement. La vitamine C est un cofacteur indispensable de la synthèse du collagène par les chondrocytes. Sans vitamine C, la proline et la lysine ne peuvent être hydroxylées, et le collagène produit est instable et non fonctionnel. Un apport quotidien de 80 à 200 mg de vitamine C est recommandé en association avec la supplémentation en collagène pour en optimiser l'efficacité.
Effets indésirables et sécurité du collagène oral
Les compléments de collagène présentent un profil de sécurité favorable. Les effets indésirables rapportés dans les essais cliniques sont rares et généralement bénins :
- Troubles digestifs légers : ballonnements, sensation de lourdeur gastrique, arrière-goût désagréable (principalement avec les produits marins)
- Réactions allergiques rares : possibles chez les personnes allergiques au poisson (collagène marin), au poulet (UC-II) ou au boeuf (collagène bovin)
- Interaction théorique avec les traitements hypocalcémiants : certains suppléments de collagène contiennent du calcium en quantité non négligeable
La supplémentation en collagène est déconseillée par précaution pendant la grossesse et l'allaitement en l'absence de données de sécurité suffisantes. Les patients souffrant d'insuffisance rénale doivent consulter leur médecin avant de débuter une supplémentation, en raison de l'apport protéique supplémentaire que représente le collagène hydrolysé (10 g par jour correspondent à environ 10 g de protéines).
La supplémentation en collagène ne remplace pas les traitements de référence de l'arthrose. Elle constitue une approche complémentaire qui doit s'intégrer dans une prise en charge globale associant activité physique, gestion du poids, approches naturelles validées et suivi médical régulier. Une bonne hydratation est également fondamentale pour le maintien de la santé cartilagineuse.
Perspectives de recherche et innovations
Le domaine du collagène arthrose est en pleine évolution, avec plusieurs axes de recherche prometteurs. Les avancées en ingénierie tissulaire et en bio-impression 3D ouvrent des perspectives fascinantes pour la création de greffons cartilagineux à base de collagène, destinés à réparer les lésions cartilagineuses focales. Des études explorent également le potentiel des exosomes dérivés de cellules souches, chargés en facteurs de croissance, pour stimuler la synthèse de collagène par les chondrocytes natifs.
Sur le plan de la supplémentation orale, les recherches se concentrent sur l'optimisation de la biodisponibilité des peptides de collagène, notamment par des techniques d'encapsulation et de vectorisation qui ciblent spécifiquement le tissu cartilagineux. De nouvelles sources de collagène, comme les méduses ou les insectes, sont également explorées pour répondre aux enjeux de durabilité et d'approvisionnement.
Enfin, l'identification de biomarqueurs sanguins ou urinaires spécifiques du métabolisme du collagène (comme le CTX-II, marqueur de dégradation du collagène de type II, ou le PIIANP, marqueur de synthèse) permettrait à terme de mieux cibler les patients susceptibles de répondre à la supplémentation et de suivre objectivement l'efficacité du traitement au niveau du cartilage articulaire.