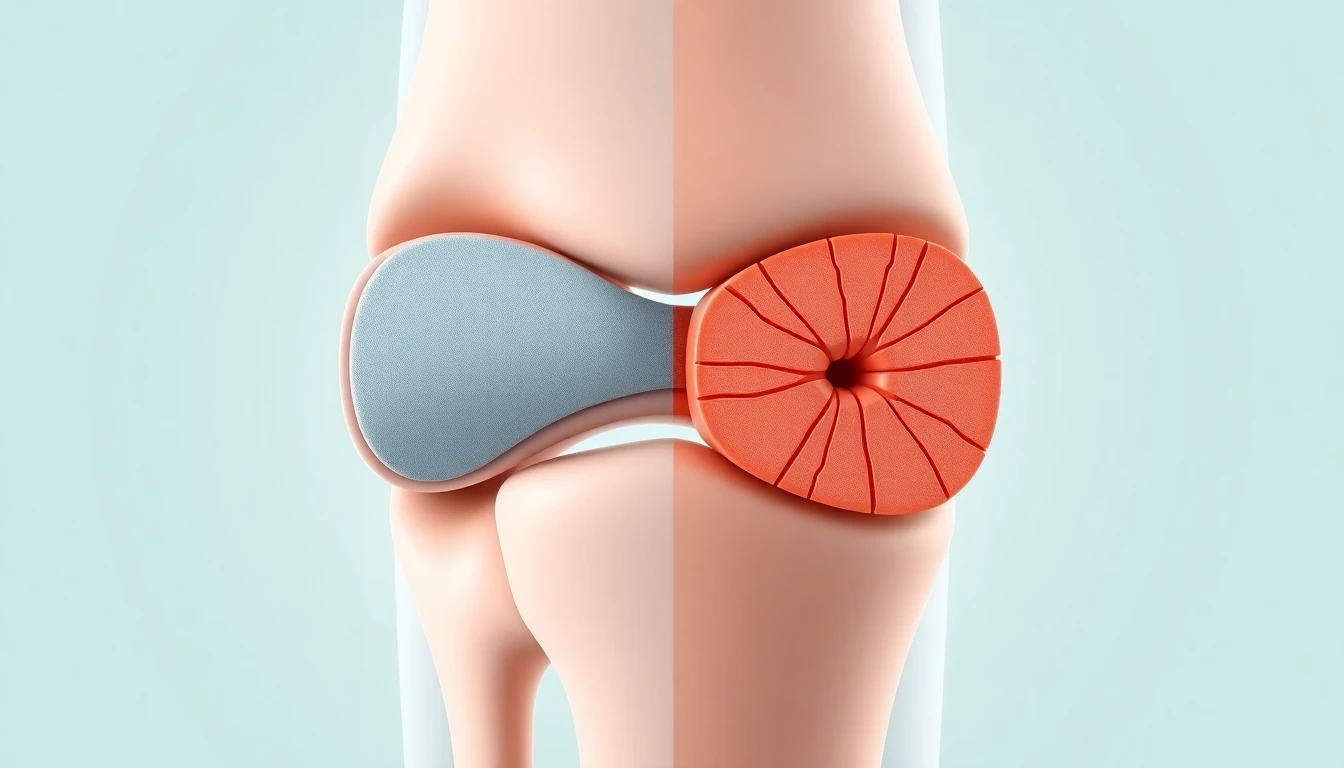
La douleur arthrosique est le symptôme cardinal de l'arthrose, celui qui pousse les patients à consulter et qui conditionne leur qualité de vie au quotidien. Pourtant, cette douleur reste mal comprise : elle ne se résume pas à une simple usure mécanique du cartilage, mais implique des mécanismes complexes, à la fois périphériques et centraux, qui expliquent sa grande variabilité d'un patient à l'autre. Comprendre les origines, les caractéristiques et les méthodes d'évaluation de la douleur de l'arthrose est fondamental pour optimiser sa prise en charge. Car si le cartilage ne possède pas de terminaisons nerveuses, toutes les structures articulaires environnantes, elles, en sont richement pourvues.
Origines de la douleur arthrosique
L'un des paradoxes de l'arthrose tient au fait que le cartilage articulaire, dont la dégradation définit la maladie, est un tissu totalement dépourvu de nerfs. La douleur arthrosique provient donc des structures périarticulaires et des modifications osseuses et synoviales associées à la maladie.
L'os sous-chondral
L'os situé immédiatement sous le cartilage est richement innervé et vascularisé. Au cours de l'arthrose, cet os subit des modifications importantes : sclérose (densification), formation de géodes (cavités), développement d'ostéophytes (excroissances osseuses). Ces remaniements osseux stimulent les nocicepteurs (récepteurs de la douleur) présents dans l'os sous-chondral. L'oedème de la moelle osseuse sous-chondrale, visible en IRM, est aujourd'hui considéré comme l'un des meilleurs corrélats d'imagerie de la douleur arthrosique.
La membrane synoviale
La synovite (inflammation de la membrane synoviale) est présente dans un grand nombre d'articulations arthrosiques, même lorsque la maladie est considérée comme "non inflammatoire". Les débris cartilagineux libérés dans l'articulation déclenchent une réaction inflammatoire synoviale qui produit des médiateurs douloureux (prostaglandines, bradykinines, cytokines). Cette inflammation contribue de manière significative à la douleur, en particulier lors des poussées d'arthrose.
La capsule articulaire et les ligaments
La capsule articulaire et les ligaments périarticulaires sont richement innervés par des fibres nociceptives. La distension capsulaire provoquée par un épanchement articulaire, la fibrose capsulaire ou les tractions exercées par les ostéophytes sur les insertions capsulaires génèrent des signaux douloureux souvent intenses. L'instabilité articulaire liée au relâchement ligamentaire sollicite également ces structures de manière anormale.
Le périoste et les structures péri-articulaires
Le périoste (membrane recouvrant l'os) est l'un des tissus les plus sensibles du corps humain. Les ostéophytes, en soulevant et étirant le périoste, constituent une source importante de douleur. Les tendons et les bourses séreuses périarticulaires peuvent également contribuer au tableau douloureux, en particulier lorsqu'ils sont le siège de tendinopathies ou de bursites associées.
Les différents types de douleur arthrosique
La douleur de l'arthrose n'est pas monolithique. Elle se décline en plusieurs formes, dont la reconnaissance est importante pour guider le traitement.
La douleur mécanique : forme classique
La douleur mécanique est la forme la plus caractéristique de l'arthrose. Elle présente un profil typique :
- Déclenchée ou aggravée par l'effort et la mobilisation : marche, montée ou descente d'escaliers, port de charges
- Soulagée par le repos : la douleur diminue ou disparaît au repos, ce qui la distingue des douleurs inflammatoires
- Absence de réveils nocturnes : dans les formes purement mécaniques, le sommeil n'est pas perturbé (sauf lors des changements de position)
- Dérouillage matinal court : la raideur au réveil est brève (moins de 15 à 30 minutes), contrairement aux rhumatismes inflammatoires
- Rythme diurne : la douleur s'intensifie au fil de la journée avec l'accumulation des activités
La douleur inflammatoire : signe de poussée
Lors des poussées congestives, la douleur acquiert des caractéristiques inflammatoires qui traduisent une synovite active. Les symptômes incluent alors :
- Douleur présente au repos, y compris la nuit, pouvant réveiller le patient
- Dérouillage matinal prolongé (supérieur à 30 minutes)
- Gonflement articulaire visible et palpable (épanchement)
- Chaleur locale et parfois rougeur
- Aggravation rapide de la gêne fonctionnelle
La douleur neuropathique : composante sous-estimée
Des études récentes ont mis en évidence une composante neuropathique de la douleur arthrosique chez 20 à 30 % des patients. Cette douleur, liée à une sensibilisation ou une lésion des fibres nerveuses périarticulaires, se manifeste par des sensations atypiques : brûlures, décharges électriques, fourmillements, engourdissements. Son identification est importante car elle nécessite des traitements spécifiques (antidépresseurs, antiépileptiques) qui diffèrent des antalgiques classiques.
Le phénomène de sensibilisation centrale
La recherche sur la douleur arthrosique a révélé un mécanisme fondamental : la sensibilisation centrale. Ce phénomène explique en grande partie la discordance fréquente entre l'importance des lésions radiologiques et l'intensité de la douleur ressentie.
Mécanismes de la sensibilisation
Lorsque les nocicepteurs articulaires sont stimulés de manière prolongée par l'inflammation et les contraintes mécaniques, les neurones de la moelle épinière et du cerveau subissent des modifications fonctionnelles qui amplifient la transmission des signaux douloureux. Ce phénomène se traduit par :
- L'hyperalgésie : un stimulus normalement peu douloureux est perçu comme très douloureux (amplification de la douleur)
- L'allodynie : un stimulus habituellement non douloureux (toucher léger, pression modérée) devient douloureux
- L'expansion des zones douloureuses : la douleur s'étend au-delà de l'articulation atteinte, pouvant irradier à distance
- La persistance de la douleur : la douleur se maintient même en l'absence de stimulation périphérique active
Facteurs favorisant la sensibilisation
Plusieurs facteurs augmentent le risque de développer une sensibilisation centrale :
- La durée d'évolution de l'arthrose et la chronicité de la douleur
- Les épisodes inflammatoires répétés (poussées congestives)
- Les troubles du sommeil qui perturbent les systèmes inhibiteurs de la douleur
- L'anxiété et la dépression qui modulent la perception douloureuse
- La catastrophisation (tendance à dramatiser la douleur)
- La sédentarité qui diminue la production d'endorphines naturelles
Ce mécanisme explique pourquoi certains patients présentant des lésions arthrosiques mineures en imagerie souffrent intensément, tandis que d'autres avec des lésions avancées rapportent peu de douleur. La gestion de la douleur arthrosique doit impérativement prendre en compte cette dimension centrale.
Évaluation de la douleur arthrosique
L'évaluation rigoureuse de la douleur est indispensable pour adapter le traitement et suivre son efficacité. Plusieurs outils validés sont utilisés en pratique clinique.
Les échelles d'intensité
| Outil d'évaluation | Principe | Utilisation |
|---|---|---|
| EVA (Échelle Visuelle Analogique) | Réglette de 0 à 100 mm, le patient positionne un curseur | Référence en recherche clinique, évaluation quantitative rapide |
| EN (Échelle Numérique) | Note de 0 (pas de douleur) à 10 (douleur maximale imaginable) | Simple, reproductible, utilisable par téléphone |
| EVS (Échelle Verbale Simple) | Cinq niveaux : absente, faible, modérée, intense, extrême | Adaptée aux personnes âgées ou en difficulté de compréhension |
Les questionnaires fonctionnels spécifiques
Au-delà de l'intensité pure, il est essentiel d'évaluer le retentissement fonctionnel de la douleur :
- WOMAC (Western Ontario and McMaster Universities Osteoarthritis Index) : questionnaire de référence pour la gonarthrose et la coxarthrose, évaluant douleur, raideur et fonction physique sur 24 items
- Lequesne : indice algofunctionnel évaluant la douleur, le périmètre de marche et les difficultés de la vie quotidienne
- KOOS et HOOS : questionnaires spécifiques respectivement du genou et de la hanche, incluant des dimensions de qualité de vie et d'activité sportive
- AUSCAN : questionnaire dédié à l'arthrose des mains
Le dépistage de la composante neuropathique
Le questionnaire DN4 (Douleur Neuropathique en 4 Questions) permet de dépister la présence d'une composante neuropathique. Un score supérieur ou égal à 4 sur 10 suggère une douleur à composante neuropathique nécessitant une prise en charge spécifique. Ce questionnaire est de plus en plus utilisé dans l'évaluation des patients arthrosiques.
Facteurs modulant la douleur arthrosique
L'intensité de la douleur arthrosique est influencée par de nombreux facteurs qui ne sont pas directement liés à l'état du cartilage.
Facteurs aggravants
- La météorologie : de nombreux patients rapportent une augmentation des douleurs par temps froid et humide. Ce phénomène, longtemps considéré comme anecdotique, est aujourd'hui partiellement expliqué par les variations de pression atmosphérique qui modifient la pression intra-articulaire
- L'activité physique excessive : les surcharges mécaniques augmentent l'inflammation et la stimulation nociceptive
- Le stress et l'anxiété : les facteurs psychologiques abaissent le seuil de perception douloureuse et amplifient les signaux nociceptifs
- Les troubles du sommeil : l'insomnie et la fragmentation du sommeil perturbent les mécanismes endogènes de contrôle de la douleur
- L'obésité : au-delà de la surcharge mécanique, le tissu adipeux produit des adipokines pro-inflammatoires qui entretiennent la douleur
Facteurs protecteurs
- L'activité physique adaptée : l'exercice régulier et modéré stimule la production d'endorphines, renforce les muscles péri-articulaires et améliore la proprioception
- Le soutien social : un entourage compréhensif et un réseau social actif atténuent la perception de la douleur
- Les stratégies de coping actives : les patients qui adoptent des stratégies d'adaptation actives (exercice, relaxation, activités plaisantes) rapportent des niveaux de douleur plus faibles
- L'éducation thérapeutique : la compréhension des mécanismes de la douleur réduit l'anxiété et améliore l'autogestion
Les approches non médicamenteuses de la douleur
La prise en charge de la douleur arthrosique repose en premier lieu sur des mesures non médicamenteuses dont l'efficacité est démontrée par de nombreuses études.
La thermothérapie
L'application de chaud ou de froid sur l'articulation douloureuse est l'une des méthodes les plus simples et les plus efficaces pour soulager la douleur arthrosique. Le froid (cryothérapie) est particulièrement indiqué lors des poussées inflammatoires, tandis que la chaleur est préférée pour les douleurs mécaniques chroniques avec raideur.
La kinésithérapie et les exercices
Le renforcement musculaire, les étirements et les exercices d'amplitude articulaire constituent le traitement de fond non médicamenteux de la douleur arthrosique. Un programme de kinésithérapie bien conduit peut réduire la douleur de 20 à 40 %, un résultat comparable à celui des anti-inflammatoires non stéroïdiens, sans les effets secondaires.
Les traitements médicamenteux de la douleur
Lorsque les mesures non médicamenteuses ne suffisent pas, le recours aux anti-inflammatoires et aux antalgiques peut s'avérer nécessaire. Les traitements de l'arthrose médicamenteux suivent une approche par paliers, adaptée à l'intensité de la douleur.
Les antalgiques de palier I
Le paracétamol reste le traitement de première intention pour les douleurs arthrosiques légères à modérées, à la dose de 1 g trois à quatre fois par jour. Son efficacité est toutefois modeste dans l'arthrose, avec un effet antalgique significatif mais limité par rapport au placebo. Les recommandations actuelles soulignent qu'il ne doit pas être utilisé de manière prolongée sans réévaluation régulière.
Les anti-inflammatoires non stéroïdiens
Les AINS (ibuprofène, kétoprofène, naproxène, diclofénac) sont plus efficaces que le paracétamol pour contrôler la douleur arthrosique, en particulier lors des poussées inflammatoires. Cependant, leur utilisation doit être limitée dans le temps en raison de leurs effets indésirables gastro-intestinaux, cardiovasculaires et rénaux. Les formes topiques (gels, patchs) offrent un rapport bénéfice-risque plus favorable pour les articulations superficielles.
Les traitements locaux
Les infiltrations intra-articulaires de corticoïdes apportent un soulagement rapide et significatif de la douleur, en particulier lors des poussées inflammatoires avec épanchement. Leur effet est toutefois transitoire (quelques semaines à quelques mois). Les infiltrations d'acide hyaluronique (viscosupplémentation) visent à améliorer la lubrification articulaire et à moduler l'inflammation. Le diagnostic précis de la source de la douleur est essentiel pour choisir le traitement le plus adapté.
La douleur arthrosique est un phénomène multidimensionnel qui engage des mécanismes périphériques, centraux et psychologiques. Son évaluation globale et individualisée, prenant en compte non seulement l'intensité mais aussi les facteurs modulateurs et le retentissement fonctionnel, est la condition indispensable d'une prise en charge efficace et personnalisée.