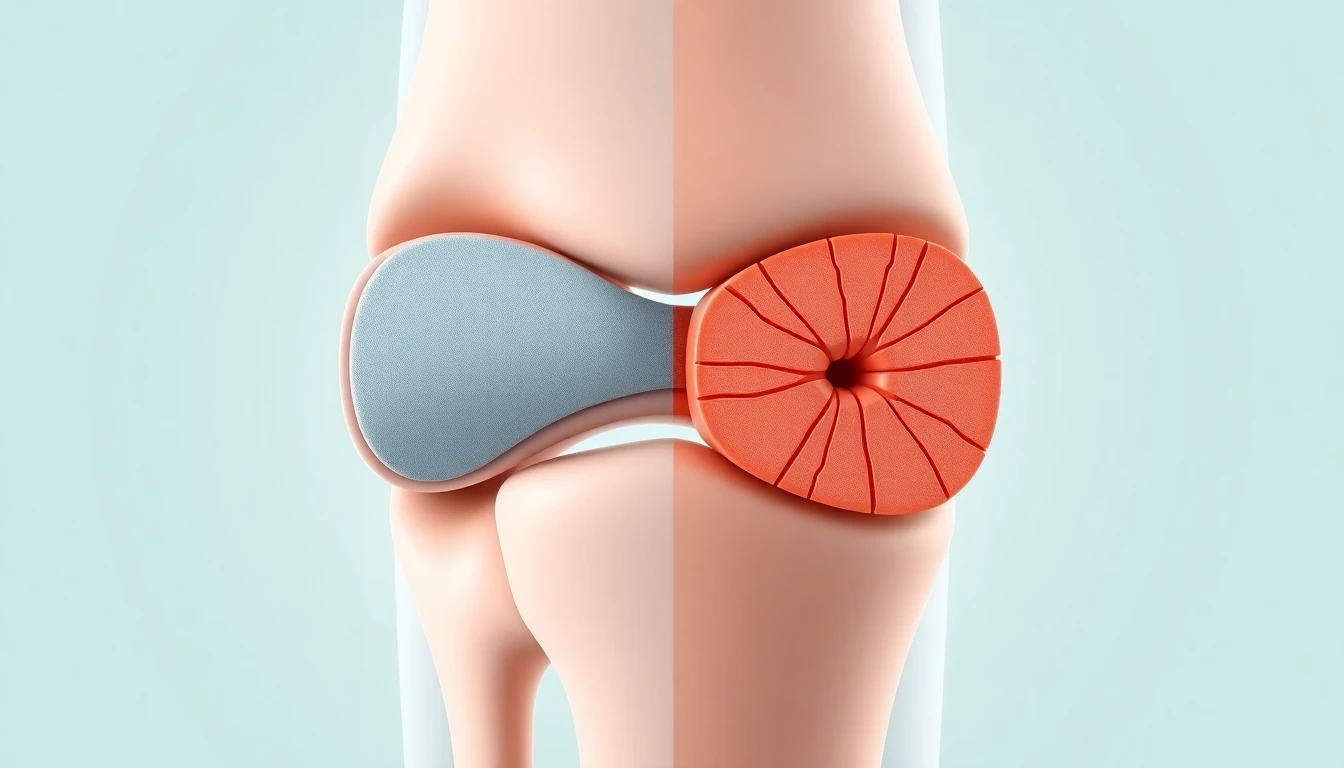
La prévention de l'arthrose chez le sportif est un enjeu de santé publique majeur qui concerne aussi bien les athlètes de haut niveau que les pratiquants réguliers de sport de loisir. Si l'activité physique est unanimement reconnue comme bénéfique pour la santé articulaire, la pratique sportive intensive ou inadaptée peut au contraire accélérer l'usure du cartilage et conduire à une arthrose précoce. Les études épidémiologiques montrent que certains sports augmentent significativement le risque d'arthrose, en particulier au niveau des genoux, des hanches et des chevilles. La frontière entre le sport protecteur et le sport délétère dépend de multiples facteurs : type de pratique, intensité, volume d'entraînement, technique gestuelle, équipement et terrain de jeu. Comprendre ces facteurs et adopter des stratégies de prévention adaptées permet de profiter des bienfaits du sport tout au long de la vie sans compromettre le capital articulaire.
Le paradoxe du sport et de l'arthrose
La relation entre sport et arthrose n'est pas linéaire mais suit une courbe en U inversé : un niveau d'activité physique modéré est protecteur, tandis que l'excès comme le défaut d'activité sont délétères pour le cartilage.
Les bienfaits du sport sur les articulations
L'activité physique modérée et régulière exerce de nombreux effets protecteurs sur les articulations. La mise en charge cyclique du cartilage favorise les échanges nutritifs avec le liquide synovial, mécanisme indispensable à la survie des chondrocytes puisque le cartilage ne possède pas de vascularisation propre. Le renforcement des muscles péri-articulaires améliore la stabilité et l'amortissement des contraintes mécaniques. L'activité physique contribue au maintien d'un poids santé, réduisant les surcharges mécaniques et métaboliques. Enfin, l'exercice exerce un effet anti-inflammatoire systémique par la production de myokines, cytokines d'origine musculaire aux propriétés anti-inflammatoires.
Les risques de la surcharge sportive
À l'inverse, la pratique sportive intensive soumet les articulations à des contraintes qui peuvent dépasser les capacités d'adaptation du cartilage. Les microtraumatismes répétés provoquent des microlésions cartilagineuses cumulatives. Les forces d'impact lors des réceptions de saut, des changements de direction brusques et des contacts sportifs dépassent les seuils de tolérance du cartilage. L'entraînement excessif ne laisse pas au cartilage le temps de récupération nécessaire entre les sollicitations. Les traumatismes articulaires graves (ruptures ligamentaires, lésions méniscales) constituent des facteurs de risque majeurs d'arthrose post-traumatique.
| Catégorie de sport | Exemples | Risque arthrosique | Articulations ciblées |
|---|---|---|---|
| Sports de pivot-contact | Football, rugby, handball, basketball | Élevé | Genou, cheville |
| Sports d'impact répété | Course à pied longue distance, saut, haltérophilie | Modéré à élevé | Genou, hanche, rachis |
| Sports de raquette | Tennis, squash, badminton | Modéré | Épaule, coude, genou |
| Sports portés | Natation, cyclisme, aviron | Faible | Épaule (natation), genou (cyclisme) |
| Sports en décharge | Yoga, Pilates, tai-chi | Très faible | Aucune prédilection |
Les facteurs de risque spécifiques au sportif
Au-delà du type de sport pratiqué, plusieurs facteurs individuels et environnementaux modulent le risque d'arthrose chez le sportif.
Le volume et l'intensité d'entraînement
La charge d'entraînement cumulée (volume multiplié par l'intensité) est le principal déterminant du risque arthrosique lié au sport. Les études menées chez les coureurs à pied illustrent parfaitement ce concept : les joggers récréatifs (moins de 40 km par semaine) ne présentent pas de surrisque d'arthrose du genou par rapport aux sédentaires, et pourraient même avoir un risque inférieur. En revanche, les coureurs parcourant plus de 90 km par semaine pendant plusieurs années présentent un risque significativement accru de gonarthrose. La notion de seuil de tolérance articulaire, variable selon les individus, est fondamentale dans la planification de l'entraînement.
Les défauts biomécaniques
Les anomalies de la cinématique du mouvement sportif constituent un facteur de risque majeur mais souvent méconnu. Un défaut d'alignement des membres inférieurs (genu varum ou valgum), une mauvaise technique de course (attaque talon excessive, surpronation), un déficit de contrôle neuromusculaire du genou (valgus dynamique lors des réceptions de saut) ou une asymétrie de force musculaire entre les deux côtés créent des zones de surcharge mécanique focale sur le cartilage, accélérant son usure de manière localisée.
L'équipement et le terrain
Le choix de l'équipement, en particulier des chaussures, influence significativement les contraintes articulaires lors de la pratique sportive. Des chaussures inadaptées (trop usées, trop rigides, trop souples, mal ajustées) altèrent la biomécanique et augmentent les forces transmises aux articulations. Le terrain de pratique joue également un rôle : les surfaces dures (bitume, béton) génèrent des forces d'impact supérieures aux surfaces souples (terre battue, herbe, piste d'athlétisme). Les surfaces synthétiques offrent un compromis variable selon leur conception.
Stratégies de prévention pour le sportif
La prévention de l'arthrose chez le sportif repose sur une approche multidimensionnelle qui intègre la planification de l'entraînement, l'optimisation biomécanique, le renforcement musculaire ciblé et la récupération.
La planification raisonnée de l'entraînement
Le principe de la charge progressive et contrôlée est fondamental. L'augmentation du volume et de l'intensité d'entraînement ne doit pas dépasser 10 % par semaine (règle des 10 %). L'alternance entre séances à haute intensité et séances de récupération active (entraînement croisé, sports portés) permet de réduire la charge mécanique cumulée sur les articulations les plus sollicitées. La périodisation de l'entraînement, avec des phases de charge et des phases de décharge programmées, respecte les cycles de réparation et d'adaptation du cartilage.
- Varier les surfaces d'entraînement : alterner entre les surfaces souples et dures pour répartir les contraintes d'impact
- Intégrer des séances en décharge : natation, vélo ou aquajogging une à deux fois par semaine pour maintenir la forme aérobie sans surcharger les articulations
- Respecter les temps de repos : prévoir au minimum 1 à 2 jours de repos par semaine et des semaines de décharge toutes les 3 à 4 semaines
- Écouter les signaux d'alerte : toute douleur articulaire persistante au-delà de 48 heures après l'effort doit conduire à une réduction de la charge et éventuellement à une consultation médicale
Le renforcement musculaire préventif
Le renforcement des muscles stabilisateurs des articulations est la pierre angulaire de la prévention arthrosique chez le sportif. Un muscle fort absorbe une part importante des contraintes mécaniques avant qu'elles n'atteignent le cartilage. Les programmes de prévention des blessures (type FIFA 11+, programmes PEP) intègrent des exercices de renforcement spécifiques qui ont démontré leur efficacité dans la réduction des traumatismes articulaires.
Les groupes musculaires prioritaires sont le quadriceps et les ischio-jambiers pour la protection du genou (ratio ischio-jambiers/quadriceps optimal de 0,6 à 0,8), les muscles glutéaux (moyen et grand fessier) pour la stabilité du bassin et le contrôle du valgus dynamique du genou, les muscles de la cheville (péroniers latéraux, tibial postérieur) pour la prévention des entorses récidivantes, et les muscles du tronc (gainage) pour la transmission optimale des forces entre le haut et le bas du corps.
Le travail proprioceptif
La proprioception, capacité du système nerveux à percevoir la position et les mouvements de l'articulation dans l'espace, est un mécanisme de protection articulaire fondamental. Un bon contrôle proprioceptif permet au système neuromusculaire de réagir rapidement aux perturbations d'équilibre et aux contraintes inattendues, protégeant ainsi le cartilage et les ligaments. Le travail proprioceptif sur plateaux instables, coussins, trampolines et surfaces variées doit être intégré systématiquement à l'entraînement du sportif, à raison de 10 à 15 minutes par séance.
Les exercices adaptés pour protéger les articulations du sportif
Les exercices préventifs doivent être intégrés à la routine d'entraînement du sportif. Ils ne constituent pas un supplément optionnel mais une composante essentielle de la préparation physique orientée vers la longévité articulaire.
L'échauffement articulaire structuré
L'échauffement prépare les articulations à l'effort en augmentant la production de liquide synovial, en élevant la température intra-articulaire (ce qui améliore les propriétés viscoélastiques du cartilage) et en activant les réflexes neuromusculaires protecteurs. Un échauffement articulaire complet comprend des mobilisations articulaires progressives dans toutes les amplitudes, un travail d'activation musculaire ciblé (exercices de pré-activation des muscles stabilisateurs), des exercices dynamiques spécifiques au geste sportif pratiqué et une montée en charge progressive de l'intensité.
Les étirements et la récupération
La gestion de la souplesse musculo-tendineuse contribue à la prévention arthrosique en maintenant les amplitudes articulaires physiologiques et en évitant les compensations biomécaniques liées aux rétractions musculaires. Les étirements statiques sont préférentiellement réalisés en phase de récupération (post-effort), tandis que les étirements dynamiques sont intégrés à l'échauffement. La mousse rouleau (foam roller) et les techniques d'auto-massage myofascial complètent utilement le programme d'entretien musculaire.
Nutrition et supplémentation du sportif pour la santé articulaire
L'alimentation du sportif doit intégrer une dimension articulaire, en apportant les nutriments nécessaires au maintien et à la réparation du cartilage sollicité par l'entraînement.
Les apports nutritionnels clés
- Protéines et collagène : un apport protéique suffisant (1,2 à 2 g/kg/jour selon l'intensité) est indispensable à la synthèse du collagène. La consommation de gélatine ou de peptides de collagène (10 à 15 g) avec de la vitamine C (50 mg) 30 à 60 minutes avant l'entraînement a montré une stimulation de la synthèse de collagène articulaire
- Oméga-3 : les acides gras EPA et DHA exercent un effet anti-inflammatoire qui limite les dommages articulaires liés à l'effort intense. Un apport de 2 à 3 g par jour est recommandé
- Antioxydants : les vitamines C et E, le sélénium et les polyphénols protègent les cellules cartilagineuses contre le stress oxydatif généré par l'exercice intense
- Vitamine D : la carence en vitamine D, fréquente même chez les sportifs, est associée à un risque accru de blessures articulaires et d'arthrose
Hydratation et santé articulaire
L'hydratation est un facteur souvent négligé dans la prévention articulaire du sportif. Le cartilage articulaire est composé à 70-80 % d'eau, et la déshydratation altère ses propriétés mécaniques d'amortissement. Le liquide synovial, dont la viscosité et le volume dépendent de l'état d'hydratation, joue un rôle lubrifiant et nutritif essentiel. Un sportif doit maintenir une hydratation optimale avant, pendant et après l'effort, en adaptant ses apports à l'intensité de l'exercice et aux conditions climatiques.
Gestion des blessures et retour au sport
La gestion des blessures articulaires est un moment critique dans la prévention de l'arthrose chez le sportif. Un retour au sport trop précoce après une blessure est l'une des principales causes d'arthrose post-traumatique dans la population sportive.
Les critères de retour au sport
Le retour au sport après une blessure articulaire doit répondre à des critères objectifs et non à un simple calendrier temporel. Ces critères incluent l'absence de douleur et de gonflement articulaire au repos et à l'effort, une récupération d'au moins 90 % de la force musculaire par rapport au côté sain (mesurée par isocinétisme), des tests fonctionnels validés (hop tests, tests d'agilité, tests spécifiques au sport), une confiance psychologique restaurée dans l'articulation blessée, et une reprise progressive validée par des séances d'entraînement de difficulté croissante sans récurrence des symptômes.
L'adaptation de la pratique sportive
Après une blessure articulaire significative, une réflexion sur l'adaptation de la pratique sportive est parfois nécessaire pour protéger l'articulation à long terme. Cette adaptation peut inclure une réduction du volume d'entraînement, un passage partiel à des sports portés (natation, cyclisme) en complément du sport principal, un renforcement des mesures préventives (renforcement musculaire, proprioception, échauffement prolongé), le port d'équipements de protection (orthèses, chevillères fonctionnelles), ou dans certains cas, une réorientation vers des activités moins contraignantes pour l'articulation concernée.
Le suivi médical du sportif
Un suivi médical régulier est essentiel pour les sportifs pratiquant à un niveau intensif. Ce suivi doit intégrer une dimension articulaire et ne pas se limiter aux aspects cardiovasculaires et musculaires habituellement évalués dans le cadre de l'aptitude au sport.
Le bilan articulaire annuel du sportif devrait comprendre un examen clinique articulaire systématique, une évaluation de la force musculaire et de la proprioception, une analyse de la charge d'entraînement cumulée et de son évolution, un dépistage des facteurs de risque modifiables (surpoids, carences nutritionnelles, défauts biomécaniques), et une imagerie articulaire ciblée en cas de symptômes persistants ou d'antécédents traumatiques.
L'association sport et prévention articulaire est possible et souhaitable à condition d'adopter une approche raisonnée de la pratique sportive. La prévention de l'arthrose chez le sportif repose sur un équilibre entre la charge d'entraînement et la capacité de récupération articulaire, sur l'optimisation biomécanique du geste sportif, sur le renforcement des structures protectrices de l'articulation et sur une nutrition adaptée aux besoins articulaires spécifiques du sportif.