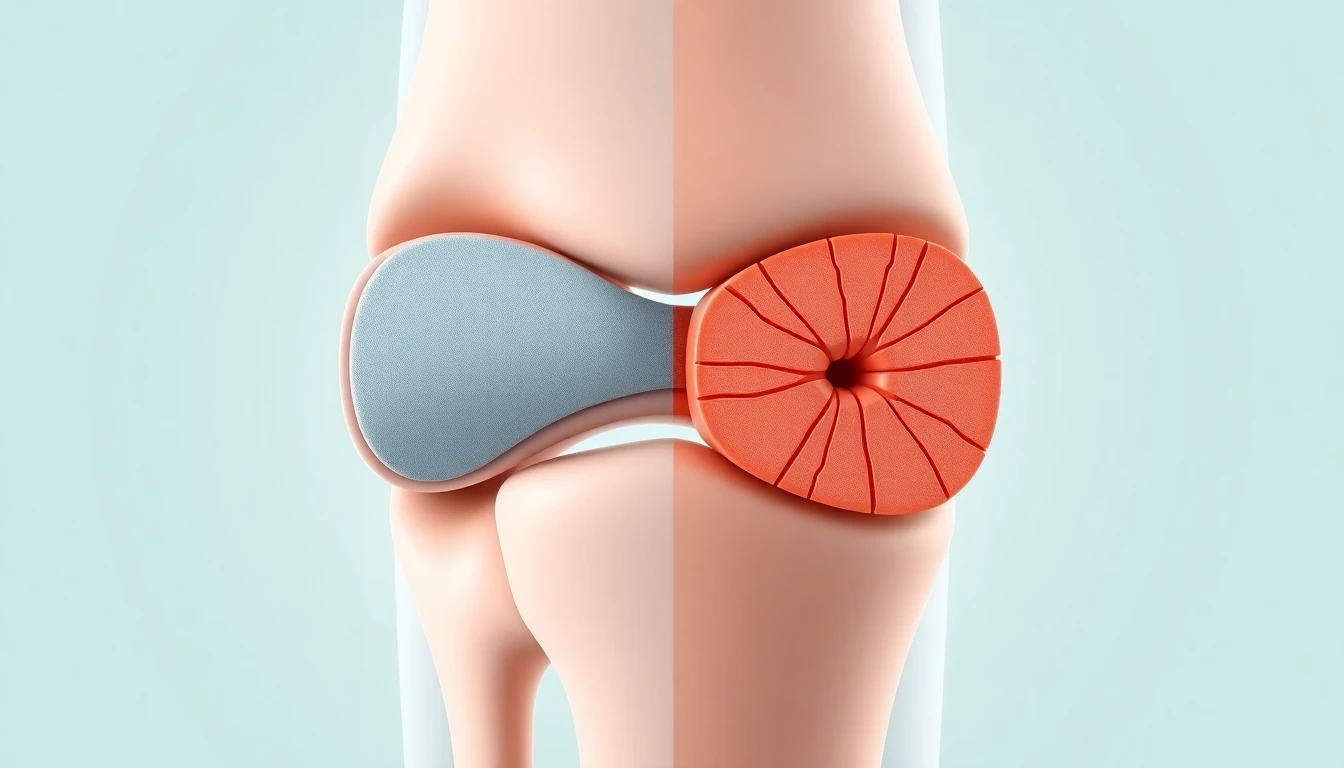
L'arthrose post-traumatique représente une forme particulière d'arthrose qui se développe à la suite d'un traumatisme articulaire identifié : fracture articulaire, entorse grave, luxation, lésion méniscale ou rupture ligamentaire. Contrairement à l'arthrose primitive liée au vieillissement naturel du cartilage, l'arthrose post-traumatique survient souvent chez des sujets jeunes et actifs, parfois des années après le traumatisme initial. Elle constitue environ 12 % de l'ensemble des cas d'arthrose symptomatique et représente un enjeu majeur de santé publique. Comprendre les mécanismes de cette forme d'arthrose et les stratégies de prévention disponibles permet de limiter considérablement le risque de dégradation articulaire après un accident ou une blessure sportive.
Mécanismes de l'arthrose post-traumatique
L'arthrose post-traumatique résulte de mécanismes physiopathologiques complexes qui associent des lésions mécaniques directes du cartilage et des perturbations biologiques prolongées au sein de l'articulation. La compréhension de ces mécanismes est essentielle pour élaborer des stratégies de prévention efficaces.
Les lésions cartilagineuses immédiates
Lors d'un traumatisme articulaire, le cartilage subit des contraintes mécaniques qui dépassent ses capacités d'absorption. Ces forces anormales provoquent des lésions à plusieurs niveaux :
- Microfissures de la surface cartilagineuse : invisibles à l'imagerie standard, elles constituent des points de fragilité où la dégradation va s'amorcer progressivement
- Mort cellulaire des chondrocytes : l'impact mécanique provoque une nécrose des cellules cartilagineuses dans la zone de contact, réduisant la capacité de réparation du tissu
- Altération de la matrice extracellulaire : les fibres de collagène de type II et les protéoglycanes sont désorganisés, compromettant les propriétés biomécaniques du cartilage
- Lésions de l'os sous-chondral : les contusions osseuses (bone bruise) et les microfractures de l'os situé sous le cartilage modifient le support mécanique de ce dernier
La cascade inflammatoire post-traumatique
Au-delà des lésions mécaniques directes, le traumatisme déclenche une réponse inflammatoire intra-articulaire intense et prolongée. Cette inflammation joue un rôle central dans le développement ultérieur de l'arthrose. L'hémarthrose (saignement intra-articulaire) libère du fer et des produits de dégradation sanguine toxiques pour les chondrocytes. Les cytokines pro-inflammatoires (interleukine-1, interleukine-6, TNF-alpha) sont produites en excès par la membrane synoviale activée. Les métalloprotéases matricielles (MMP) et les agrécanases, enzymes responsables de la destruction du cartilage, voient leur activité considérablement augmentée.
Des études récentes ont démontré que la concentration en marqueurs inflammatoires dans le liquide synovial reste élevée pendant plusieurs mois après un traumatisme articulaire grave, bien au-delà de la phase de cicatrisation apparente. Cette inflammation chronique de bas grade constitue le principal moteur de la dégénérescence cartilagineuse post-traumatique.
L'instabilité articulaire résiduelle
Les traumatismes ligamentaires, en particulier la rupture du ligament croisé antérieur du genou, créent une instabilité articulaire qui modifie durablement la cinématique de l'articulation. Cette instabilité entraîne une redistribution anormale des contraintes mécaniques sur le cartilage, avec des zones de surcharge et des zones de sous-charge. Les deux situations sont délétères : la surcharge provoque une usure accélérée, tandis que la sous-charge entraîne une atrophie du cartilage par défaut de stimulation mécanique. Même après reconstruction chirurgicale, la cinématique articulaire n'est jamais parfaitement restaurée, ce qui explique la persistance d'un risque arthrosique malgré la réparation.
Traumatismes à risque d'arthrose : quelles articulations sont concernées
Toutes les articulations peuvent développer une arthrose post-traumatique, mais certaines localisations sont particulièrement vulnérables en raison de leur anatomie et de la fréquence des traumatismes qui les affectent.
| Articulation | Traumatismes à risque | Délai moyen d'apparition | Incidence d'arthrose |
|---|---|---|---|
| Genou | Rupture du LCA, lésion méniscale, fracture du plateau tibial | 10 à 20 ans | 50 à 70 % après rupture du LCA |
| Cheville | Fracture malléolaire, entorse grave récidivante | 5 à 15 ans | 30 à 50 % après fracture articulaire |
| Hanche | Fracture du cotyle, luxation postérieure | 5 à 10 ans | 20 à 40 % selon le type de fracture |
| Épaule | Luxation récidivante, fracture de la glène | 10 à 20 ans | 15 à 30 % après instabilité chronique |
| Poignet | Fracture du radius distal articulaire, lésion du ligament scapho-lunaire | 10 à 15 ans | 20 à 35 % après fracture articulaire déplacée |
L'arthrose du genou post-traumatique est la forme la plus fréquente et la mieux étudiée. Après une rupture du ligament croisé antérieur, le risque de développer une gonarthrose est multiplié par cinq à dix par rapport à la population générale, même en cas de reconstruction chirurgicale. Ce risque est encore majoré en cas de lésion méniscale associée, la méniscectomie (ablation partielle ou totale du ménisque) supprimant un amortisseur essentiel de l'articulation.
Facteurs aggravants et populations à risque
Le risque de développer une arthrose après un traumatisme n'est pas identique pour tous les patients. Plusieurs facteurs modulent ce risque et permettent d'identifier les personnes les plus vulnérables.
Facteurs liés au traumatisme
- Sévérité de la lésion initiale : les fractures articulaires déplacées, les lésions multi-ligamentaires et les traumatismes à haute énergie comportent un risque arthrosique nettement supérieur
- Qualité de la réduction anatomique : un défaut de réduction d'une fracture articulaire de plus de 2 mm est un facteur de risque reconnu d'arthrose post-traumatique
- Lésions associées : la combinaison d'une rupture ligamentaire et d'une lésion méniscale multiplie considérablement le risque par rapport à une lésion isolée
- Délai de prise en charge : un retard diagnostique ou thérapeutique prolonge l'exposition de l'articulation aux conséquences de l'instabilité et de l'inflammation
Facteurs liés au patient
Certaines caractéristiques individuelles influencent significativement le risque d'arthrose post-traumatique. L'âge au moment du traumatisme joue un rôle paradoxal : si les sujets jeunes ont de meilleures capacités de cicatrisation, ils sont aussi exposés plus longtemps aux conséquences de l'instabilité résiduelle. Le surpoids augmente les contraintes mécaniques sur le cartilage fragilisé. Les facteurs génétiques influencent la capacité de réparation du cartilage et la réponse inflammatoire. L'arthrose chez le sujet jeune est ainsi fréquemment d'origine post-traumatique.
Les causes de l'arthrose post-traumatique s'intriquent souvent avec d'autres facteurs de risque préexistants : un terrain génétique prédisposant, un excès pondéral, un défaut d'axe des membres inférieurs (genu varum ou genu valgum) ou une pratique sportive intensive peuvent amplifier les conséquences articulaires d'un traumatisme.
Stratégies de prévention primaire : éviter le traumatisme
La prévention la plus efficace de l'arthrose post-traumatique reste d'éviter le traumatisme initial. Cette prévention primaire repose sur plusieurs approches complémentaires, particulièrement pertinentes dans le contexte sportif et professionnel.
Programmes de prévention neuromusculaire
Les programmes de prévention des blessures articulaires, en particulier les programmes de prévention de la rupture du ligament croisé antérieur, ont démontré une efficacité remarquable. Le programme FIFA 11+ et ses dérivés, initialement développés pour le football, réduisent de 50 à 70 % l'incidence des blessures ligamentaires graves du genou. Ces programmes reposent sur plusieurs composantes :
- Exercices de renforcement musculaire ciblés sur les muscles stabilisateurs du genou (quadriceps, ischio-jambiers, muscles de la hanche)
- Travail proprioceptif et d'équilibre sur surfaces instables pour améliorer le contrôle neuromusculaire
- Apprentissage des techniques de réception de saut et de changement de direction pour réduire les contraintes ligamentaires
- Exercices pliométriques progressifs pour améliorer la réactivité musculaire protectrice
- Échauffement structuré intégrant ces différentes composantes avant chaque séance d'entraînement
Équipements de protection et ergonomie
Le port d'équipements de protection adaptés (protège-genoux, chevillères, attelles fonctionnelles) constitue un complément utile à la prévention neuromusculaire, en particulier pour les sportifs ayant déjà subi un traumatisme articulaire. Dans le contexte professionnel, l'adaptation ergonomique du poste de travail permet de limiter les microtraumatismes répétés qui constituent également un facteur de risque d'arthrose.
Prévention secondaire : limiter les dégâts après le traumatisme
Lorsque le traumatisme est survenu, la prévention de l'arthrose post-traumatique repose sur une prise en charge optimale de la blessure initiale et sur un suivi prolongé de l'articulation.
Prise en charge chirurgicale optimale
La qualité de la prise en charge chirurgicale initiale est un déterminant majeur du pronostic articulaire à long terme. Pour les fractures articulaires, une réduction anatomique parfaite avec un décalage résiduel inférieur à 2 mm est l'objectif thérapeutique. Pour les lésions ligamentaires, la reconstruction chirurgicale vise à restaurer la stabilité articulaire et à normaliser la cinématique. Le diagnostic précoce et précis des lésions est une condition préalable indispensable à une prise en charge adaptée.
La préservation méniscale est devenue un impératif en chirurgie du genou. Les techniques de suture méniscale, privilégiées chaque fois que possible par rapport à la méniscectomie, permettent de conserver la fonction amortissante du ménisque et de réduire significativement le risque d'arthrose à long terme. Les greffes méniscales, bien que techniquement exigeantes, offrent une option thérapeutique pour les patients ayant subi une méniscectomie totale.
Rééducation post-traumatique structurée
La kinésithérapie joue un rôle fondamental dans la prévention de l'arthrose post-traumatique. Un programme de rééducation bien conduit permet de restaurer la fonction articulaire, de renforcer les muscles stabilisateurs et de rétablir le contrôle proprioceptif, trois éléments essentiels à la protection du cartilage à long terme.
Les objectifs de la rééducation post-traumatique dans une perspective de prévention de l'arthrose comprennent :
- Récupération des amplitudes articulaires complètes : la raideur résiduelle modifie la biomécanique articulaire et favorise l'usure cartilagineuse localisée
- Renforcement musculaire global et analytique : des muscles forts protègent l'articulation en absorbant une partie des contraintes mécaniques
- Restauration proprioceptive : le contrôle neuromusculaire fin de l'articulation prévient les épisodes d'instabilité responsables de lésions cartilagineuses supplémentaires
- Reprise progressive des activités : un retour trop précoce au sport ou aux activités contraignantes est un facteur de risque majeur de récidive et d'aggravation des lésions
La durée minimale de rééducation avant le retour au sport après une reconstruction du ligament croisé antérieur est actuellement fixée à 9 mois par les sociétés savantes, avec des critères objectifs de validation (force musculaire, stabilité, tests fonctionnels) qui doivent être remplis avant toute reprise compétitive.
Prévention tertiaire : freiner l'évolution de l'arthrose installée
Lorsque les premiers signes d'arthrose post-traumatique apparaissent, des mesures spécifiques permettent de ralentir la progression de la maladie et de préserver la fonction articulaire le plus longtemps possible.
Activité physique adaptée
Contrairement à une idée reçue tenace, l'activité physique n'est pas contre-indiquée en cas d'arthrose post-traumatique. Au contraire, les exercices adaptés sont un pilier fondamental de la prise en charge. L'activité physique régulière maintient la trophicité du cartilage par le phénomène de mise en charge cyclique, renforce les muscles protecteurs de l'articulation et contribue au contrôle pondéral. Les activités à privilégier sont celles qui sollicitent l'articulation sans impact excessif : natation, vélo, marche sur terrain souple, renforcement musculaire en décharge partielle.
Gestion du poids corporel
Le contrôle du poids corporel est particulièrement important après un traumatisme articulaire des membres inférieurs. Chaque kilogramme de surpoids représente une contrainte supplémentaire de 3 à 6 kilogrammes sur le genou lors de la marche. Une perte de poids, même modeste (5 à 10 % du poids initial), entraîne une réduction significative des douleurs et un ralentissement de la progression radiologique de l'arthrose. Les effets bénéfiques de la perte de poids sont à la fois mécaniques (réduction des contraintes) et métaboliques (diminution de l'inflammation systémique liée au tissu adipeux).
Surveillance articulaire prolongée
Un suivi médical régulier est indispensable après un traumatisme articulaire grave. Ce suivi permet de détecter précocement les premiers signes d'arthrose et d'adapter la prise en charge. Il comprend un examen clinique régulier évaluant la douleur, la mobilité, la stabilité et la fonction articulaire. L'imagerie de contrôle (radiographies, éventuellement IRM) permet de suivre l'évolution structurale de l'articulation. L'adaptation des activités physiques et professionnelles en fonction de l'état articulaire doit être réévaluée régulièrement.
Pistes thérapeutiques émergentes
La recherche sur la prévention de l'arthrose post-traumatique est très active et plusieurs pistes thérapeutiques prometteuses sont en cours d'évaluation.
Traitements anti-inflammatoires précoces
L'administration précoce de traitements visant à bloquer la cascade inflammatoire intra-articulaire après un traumatisme est une approche en cours d'étude. Les inhibiteurs de l'interleukine-1 (anakinra), administrés par injection intra-articulaire dans les premiers jours suivant le traumatisme, ont montré des résultats encourageants en termes de protection du cartilage dans des études préliminaires. Cette approche repose sur le concept de fenêtre thérapeutique : intervenir durant la phase inflammatoire aiguë pour prévenir l'installation d'une inflammation chronique délétère.
Thérapies biologiques et médecine régénérative
Les injections de plasma riche en plaquettes (PRP) et les thérapies à base de cellules souches mésenchymateuses sont évaluées pour leur potentiel chondroprotecteur après un traumatisme articulaire. Ces approches visent à stimuler la réparation du cartilage endommagé et à moduler l'environnement inflammatoire intra-articulaire. Les résultats actuels sont encourageants mais nécessitent confirmation par des études de grande ampleur.
Biomatériaux et ingénierie tissulaire
Le développement de matrices de réparation cartilagineuse, de substituts méniscaux biomimétiques et de techniques de bioimpression 3D ouvre des perspectives pour la restauration anatomique et fonctionnelle des structures articulaires endommagées. Ces technologies, encore largement expérimentales, pourraient transformer la prise en charge des lésions articulaires traumatiques dans les prochaines décennies.
Protocole pratique de prévention après un traumatisme articulaire
Pour optimiser la prévention de l'arthrose post-traumatique, un protocole structuré en plusieurs phases peut être proposé. La phase aiguë (0 à 6 semaines) comprend la prise en charge chirurgicale adaptée si nécessaire, le contrôle de l'inflammation par glaçage, compression et élévation, ainsi que le début précoce de la rééducation passive et active assistée. La phase de récupération (6 semaines à 6 mois) associe la rééducation intensive avec renforcement musculaire progressif, le travail proprioceptif sur plateaux instables et terrains variés, et la reprise progressive des activités quotidiennes et professionnelles.
La phase de réathlétisation (6 à 12 mois) inclut la préparation spécifique au retour au sport avec travail pliométrique, les tests fonctionnels validant les critères de reprise, et l'évaluation psychologique de la confiance dans l'articulation. Enfin, la phase de prévention à long terme (au-delà de 12 mois) repose sur le maintien d'une activité physique régulière et adaptée, la surveillance clinique et radiologique annuelle ou bisannuelle, le contrôle pondéral et l'hygiène de vie articulaire, ainsi que l'adaptation des pratiques sportives si nécessaire (éviction des sports à pivot-contact en cas d'instabilité résiduelle).
Ce protocole doit être individualisé en fonction du type de traumatisme, de l'articulation concernée, de l'âge du patient, de ses objectifs fonctionnels et sportifs, et de la présence éventuelle de facteurs de risque associés. La coordination entre le chirurgien orthopédiste, le médecin du sport, le kinésithérapeute et le patient est essentielle pour optimiser les résultats à long terme et minimiser le risque d'arthrose post-traumatique.