Arthrose, arthrite : ces deux termes se ressemblent, se confondent dans le langage courant et pourtant désignent des réalités médicales radicalement différentes. L'une détruit silencieusement le cartilage, l'autre enflamme brutalement l'articulation. L'une s'installe avec l'âge et l'usure, l'autre peut frapper à tout moment, parfois dès l'enfance. Confondre arthrose et arthrite conduit à des erreurs de diagnostic, à des traitements inadaptés et à une prise en charge retardée. Cet article démêle point par point ces deux pathologies articulaires pour vous permettre de comprendre précisément ce qui les oppose, ce qui les rapproche et comment réagir face à chacune d'elles.
Définitions : deux maladies articulaires bien distinctes
L'arthrose : une dégénérescence mécanique du cartilage
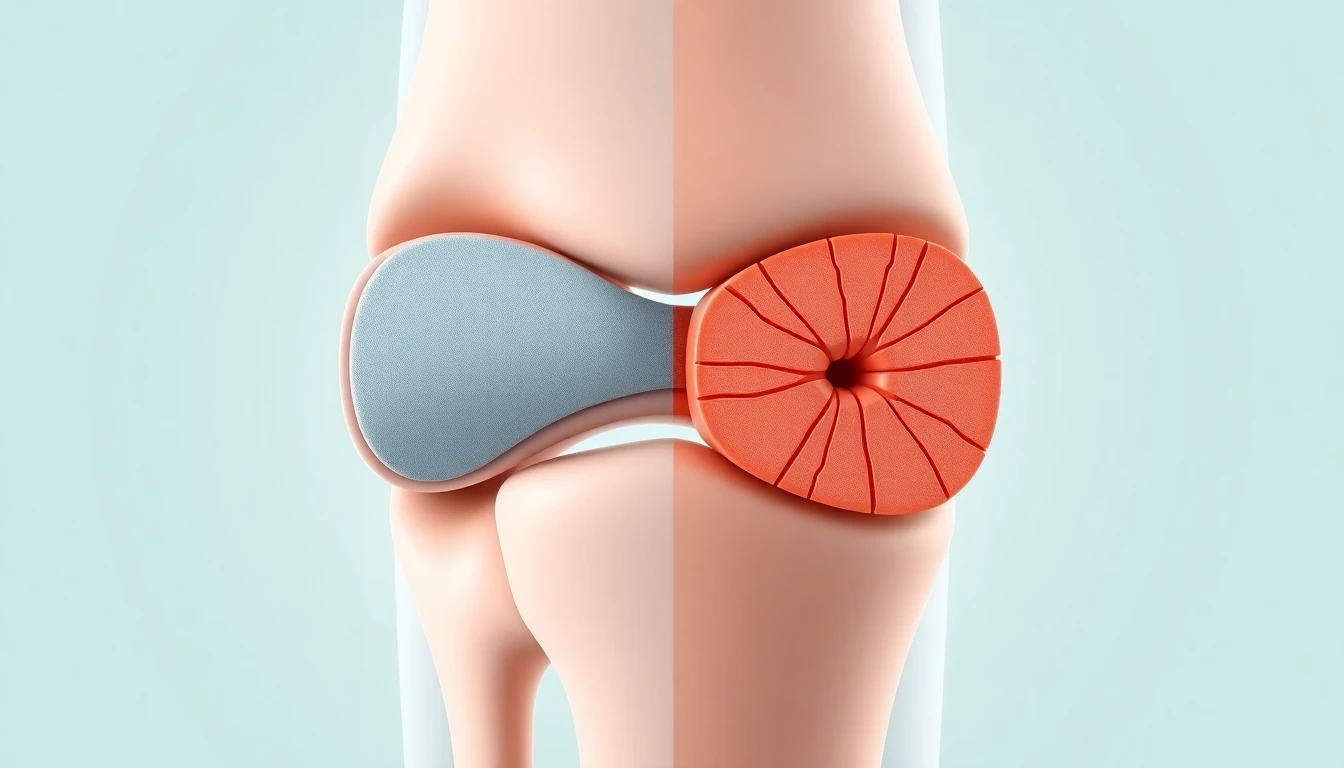
L'arthrose est une maladie articulaire chronique caractérisée par la destruction progressive du cartilage qui recouvre les extrémités osseuses au sein d'une articulation. Ce cartilage, normalement lisse et élastique, joue un rôle d'amortisseur et permet le glissement harmonieux des surfaces articulaires. Dans l'arthrose, il se fissure, s'amincit et finit par disparaître, exposant l'os sous-jacent à des frottements douloureux.
Le processus arthrosique ne se limite pas au cartilage. Il affecte progressivement l'ensemble de l'articulation :
- L'os sous-chondral se densifie et forme des excroissances appelées ostéophytes (communément nommés « becs de perroquet »)
- La membrane synoviale peut s'enflammer de manière secondaire lors des poussées
- Les ligaments et les muscles périarticulaires se fragilisent, contribuant à l'instabilité articulaire
- Le liquide synovial perd ses propriétés lubrifiantes et protectrices
L'arthrose est la maladie articulaire la plus fréquente : elle touche environ 10 millions de personnes en France et constitue la première cause de handicap fonctionnel chez les plus de 40 ans. On parle de maladie dégénérative ou « mécanique » car son mécanisme principal est l'usure progressive des structures articulaires.
L'arthrite : une inflammation articulaire d'origines multiples
L'arthrite désigne quant à elle toute inflammation d'une articulation, quelle qu'en soit la cause. Contrairement à l'arthrose qui débute par la dégradation du cartilage, l'arthrite commence par une atteinte de la membrane synoviale, cette fine enveloppe qui tapisse l'intérieur de l'articulation et sécrète le liquide synovial. Cette membrane s'enflamme, s'épaissit et produit en excès un liquide synovial de mauvaise qualité qui envahit l'articulation.
Le terme « arthrite » regroupe en réalité un vaste ensemble de maladies inflammatoires articulaires :
- La polyarthrite rhumatoïde : maladie auto-immune chronique touchant principalement les petites articulations des mains et des pieds de manière symétrique
- La spondylarthrite ankylosante : inflammation chronique qui atteint préférentiellement le rachis et les articulations sacro-iliaques
- Le rhumatisme psoriasique : arthrite associée au psoriasis cutané
- L'arthrite septique : infection bactérienne directe de l'articulation, urgence médicale absolue
- L'arthrite microcristalline : causée par le dépôt de cristaux dans l'articulation (goutte, chondrocalcinose)
- L'arthrite réactionnelle : inflammation articulaire survenant après une infection à distance (digestive, urinaire)
L'arthrite peut toucher une seule articulation (monoarthrite), quelques articulations (oligoarthrite) ou de nombreuses articulations simultanément (polyarthrite).
Les causes : des mécanismes fondamentalement opposés
Les facteurs de risque de l'arthrose
Les causes de l'arthrose relèvent principalement de facteurs mécaniques et biologiques liés au vieillissement. Plusieurs éléments favorisent l'apparition et la progression de la maladie :
- L'âge : le principal facteur de risque. Après 65 ans, plus de 60 % de la population présente des signes radiologiques d'arthrose
- Le surpoids et l'obésité : chaque kilogramme excédentaire multiplie par trois à cinq la pression exercée sur les genoux à chaque pas. L'excès pondéral favorise également l'arthrose des mains par des mécanismes métaboliques et inflammatoires systémiques
- Les traumatismes articulaires : une fracture articulaire, une entorse grave ou une lésion méniscale augmentent considérablement le risque d'arthrose secondaire, parfois des décennies plus tard
- Les anomalies morphologiques : un genu varum (jambes arquées), un genu valgum (genoux en X) ou une dysplasie de hanche modifient la répartition des contraintes mécaniques
- La génétique : il existe une prédisposition héréditaire avérée, particulièrement pour l'arthrose des mains et des genoux
- Les contraintes professionnelles ou sportives : les métiers imposant des positions accroupies prolongées, le port de charges lourdes ou les gestes répétitifs accélèrent la dégradation cartilagineuse
Les origines de l'arthrite
Les mécanismes de l'arthrite sont radicalement différents. L'inflammation articulaire peut résulter de :
- Un dérèglement immunitaire : dans la polyarthrite rhumatoïde ou le lupus, le système immunitaire attaque par erreur les tissus articulaires. Des auto-anticorps (facteur rhumatoïde, anti-CCP) ciblent la membrane synoviale et entretiennent une inflammation chronique destructrice
- Une prédisposition génétique spécifique : le gène HLA-B27 est fortement associé aux spondylarthrites. D'autres marqueurs génétiques prédisposent à la polyarthrite rhumatoïde
- Une infection : des bactéries (staphylocoque, streptocoque, gonocoque) peuvent coloniser directement l'articulation et provoquer une arthrite septique. Certaines infections à distance déclenchent des arthrites réactionnelles
- Des dépôts cristallins : l'accumulation de cristaux d'acide urique (goutte) ou de pyrophosphate de calcium (chondrocalcinose) dans l'articulation déclenche une réaction inflammatoire intense
- Des facteurs environnementaux : le tabagisme est un facteur de risque majeur de la polyarthrite rhumatoïde. Certaines infections virales ou bactériennes peuvent servir de déclencheur chez des personnes génétiquement prédisposées
Point essentiel : L'arthrose est avant tout une maladie de l'usure mécanique du cartilage, tandis que l'arthrite est une maladie inflammatoire dont l'origine peut être immunitaire, infectieuse ou métabolique. Cette distinction fondamentale conditionne l'ensemble de la prise en charge.
Les symptômes : savoir reconnaître chaque pathologie
La douleur : mécanique versus inflammatoire
La nature de la douleur constitue le critère clinique le plus discriminant entre arthrose et arthrite. Ces deux types de douleur présentent des caractéristiques temporelles et comportementales nettement distinctes.
La douleur arthrosique est dite « mécanique » :
- Elle apparaît ou s'aggrave à l'effort, lors de la mise en charge ou des mouvements de l'articulation
- Elle se calme au repos et disparaît ou diminue nettement pendant la nuit
- Elle est maximale en fin de journée, après une période d'activité prolongée
- Le dérouillage matinal est bref, inférieur à 15 à 20 minutes
- Elle évolue progressivement sur des mois ou des années
La douleur arthritique est dite « inflammatoire » :
- Elle persiste au repos, voire s'aggrave en l'absence de mouvement
- Elle est souvent maximale en deuxième partie de nuit, provoquant des réveils nocturnes
- Le dérouillage matinal est prolongé, dépassant 30 minutes et pouvant atteindre plusieurs heures
- Elle s'accompagne fréquemment d'une sensation de chaleur et de gonflement de l'articulation
- Elle peut apparaître brutalement, en quelques heures (crise de goutte, arthrite septique)
Les signes locaux : gonflement, rougeur, chaleur
Dans l'arthrite, l'articulation atteinte présente les signes cardinaux classiques de l'inflammation : elle est gonflée, chaude, rouge et douloureuse au toucher. Un épanchement articulaire abondant est fréquent, traduisant la production excessive de liquide synovial inflammatoire. La peau en regard peut être tendue et luisante.
Dans l'arthrose, les signes inflammatoires locaux sont généralement absents ou discrets. L'articulation peut apparaître déformée en raison des ostéophytes ou d'un élargissement osseux, mais sans rougeur ni chaleur significative. Un épanchement articulaire peut survenir lors des poussées congestives d'arthrose, mais il reste modéré et transitoire. Les craquements articulaires et les sensations de frottement sont en revanche fréquents et caractéristiques.
Les signes généraux et extra-articulaires
L'arthrite inflammatoire, surtout lorsqu'elle relève d'une maladie systémique, s'accompagne souvent de signes généraux que l'on ne retrouve jamais dans l'arthrose simple :
- Fatigue intense et altération de l'état général
- Fièvre, parfois élevée dans les arthrites septiques ou les poussées de certaines maladies auto-immunes
- Amaigrissement involontaire
- Atteintes extra-articulaires : nodules rhumatoïdes sous la peau, atteinte oculaire (uvéite dans la spondylarthrite), lésions cutanées (psoriasis), syndrome sec (syndrome de Gougerot-Sjögren)
- Signes biologiques inflammatoires : élévation de la CRP, de la VS et parfois de la ferritine
L'arthrose, maladie locale et mécanique, ne provoque ni fièvre, ni fatigue généralisée, ni atteinte d'autres organes. Les symptômes de l'arthrose restent circonscrits à l'articulation ou aux articulations concernées.
Tableau comparatif : arthrose versus arthrite
| Critère | Arthrose | Arthrite |
|---|---|---|
| Nature | Maladie dégénérative (mécanique) | Maladie inflammatoire |
| Structure atteinte en premier | Le cartilage articulaire | La membrane synoviale |
| Âge de début habituel | Après 45-50 ans | Tout âge (y compris l'enfant) |
| Type de douleur | Mécanique (à l'effort, fin de journée) | Inflammatoire (repos, nuit, matin) |
| Dérouillage matinal | Court (< 15-20 min) | Prolongé (> 30 min à plusieurs heures) |
| Signes locaux | Déformations osseuses, craquements | Chaleur, rougeur, gonflement marqué |
| Signes généraux | Absents | Fatigue, fièvre, amaigrissement possibles |
| Biologie sanguine | Normale (pas de syndrome inflammatoire) | CRP et VS élevées, auto-anticorps possibles |
| Radiographie | Pincement articulaire, ostéophytes, condensation | Érosions osseuses, déminéralisation péri-articulaire |
| Articulations les plus touchées | Genoux, hanches, rachis, mains (IPD) | Mains (MCP, IPP), poignets, pieds, rachis |
| Symétrie | Souvent asymétrique | Souvent symétrique (polyarthrite rhumatoïde) |
| Évolution | Lente et progressive | Par poussées, parfois destructrice rapide |
Le diagnostic : des démarches complémentaires mais différentes
L'examen clinique : première étape commune
Le diagnostic commence toujours par un interrogatoire médical approfondi et un examen physique minutieux. Le médecin évalue le type de douleur (mécanique ou inflammatoire), le nombre et la localisation des articulations atteintes, la présence de signes inflammatoires locaux et l'existence éventuelle de manifestations extra-articulaires. L'histoire de la maladie, l'âge du patient et les antécédents familiaux orientent déjà fortement le diagnostic.
Les analyses biologiques : le marqueur clé de l'arthrite
Le bilan sanguin constitue un élément discriminant majeur. Dans l'arthrose, les analyses sanguines sont strictement normales : pas de syndrome inflammatoire biologique, pas d'auto-anticorps. Cette normalité biologique est d'ailleurs un argument en faveur du diagnostic d'arthrose.
Dans l'arthrite inflammatoire, on recherche et on retrouve fréquemment :
- Un syndrome inflammatoire : élévation de la protéine C-réactive (CRP) et de la vitesse de sédimentation (VS)
- Le facteur rhumatoïde et les anticorps anti-CCP (anti-peptides citrullinés cycliques) dans la polyarthrite rhumatoïde, présents chez environ 70 à 80 % des patients
- L'antigène HLA-B27 dans les spondylarthrites
- L'hyperuricémie (taux d'acide urique sanguin élevé) dans la goutte
- La ponction articulaire : l'analyse du liquide synovial permet de distinguer un liquide mécanique (clair, visqueux, pauvre en cellules) d'un liquide inflammatoire (trouble, fluide, riche en polynucléaires) ou infectieux
L'imagerie médicale : des anomalies caractéristiques
La radiographie standard reste l'examen de première intention pour les deux pathologies, mais les anomalies observées diffèrent considérablement.
En cas d'arthrose, la radiographie révèle quatre signes caractéristiques :
- Le pincement de l'interligne articulaire (réduction de l'espace entre les deux surfaces osseuses, reflet de la perte de cartilage)
- Les ostéophytes (excroissances osseuses aux marges de l'articulation)
- La condensation de l'os sous-chondral (densification de l'os situé sous le cartilage)
- Les géodes (cavités creusées dans l'os sous-chondral)
En cas d'arthrite, les signes radiologiques incluent :
- Des érosions osseuses marginales (destruction de l'os aux bords de l'articulation)
- Une déminéralisation osseuse péri-articulaire (ostéoporose localisée)
- Un pincement diffus et homogène de l'interligne (contrairement au pincement localisé de l'arthrose)
- L'absence d'ostéophytes dans les formes purement inflammatoires
L'IRM et l'échographie articulaire complètent le bilan dans les deux cas. L'IRM détecte les lésions cartilagineuses précoces dans l'arthrose et les synovites infracliniques dans l'arthrite. L'échographie permet de visualiser en temps réel l'épaississement synovial et les épanchements, et de guider les ponctions articulaires.
Les traitements : des stratégies thérapeutiques adaptées
La prise en charge de l'arthrose
Le traitement de l'arthrose repose sur une approche multimodale combinant mesures non pharmacologiques et traitements médicamenteux. Il n'existe à ce jour aucun médicament capable de régénérer le cartilage détruit ; la prise en charge vise donc à soulager la douleur, maintenir la mobilité et ralentir la progression de la maladie.
Les piliers du traitement arthrosique sont :
- L'activité physique adaptée : c'est le traitement le plus efficace et le mieux documenté. La marche, la natation, le vélo ou le tai-chi renforcent les muscles périarticulaires, améliorent la mobilité et réduisent la douleur. Il est essentiel de prévenir l'aggravation de l'arthrose par un mode de vie actif
- La perte de poids : chez les patients en surpoids, une réduction de 5 à 10 % du poids corporel entraîne une amélioration significative des symptômes, particulièrement pour l'arthrose du genou
- Les antalgiques : le paracétamol en première intention, les anti-inflammatoires non stéroïdiens (AINS) en courtes cures lors des poussées douloureuses
- Les infiltrations articulaires : corticoïdes pour les poussées inflammatoires, acide hyaluronique pour la viscosupplémentation
- La kinésithérapie : exercices de renforcement musculaire, de mobilisation articulaire et d'étirement
- Les remèdes naturels : certaines approches complémentaires comme le curcuma, les oméga-3 ou la phytothérapie peuvent apporter un soulagement complémentaire
- La chirurgie : en dernier recours, la pose d'une prothèse articulaire (hanche, genou) offre des résultats remarquables lorsque le handicap fonctionnel est sévère
La prise en charge de l'arthrite
Le traitement de l'arthrite diffère fondamentalement car il doit cibler le mécanisme inflammatoire sous-jacent. La stratégie thérapeutique dépend étroitement du type d'arthrite diagnostiqué.
Pour les arthrites auto-immunes (polyarthrite rhumatoïde, spondylarthrite), le traitement repose sur :
- Les traitements de fond (DMARDs) : le méthotrexate est le traitement de référence de la polyarthrite rhumatoïde. Prescrit à faible dose hebdomadaire, il réduit l'inflammation, ralentit la destruction articulaire et améliore le pronostic à long terme. Le léflunomide et la sulfasalazine constituent des alternatives
- Les biothérapies : les anti-TNF alpha (adalimumab, étanercept, infliximab), les anti-IL-6 (tocilizumab), les anti-CD20 (rituximab) ou les inhibiteurs de JAK (tofacitinib, baricitinib) représentent des avancées thérapeutiques majeures pour les patients insuffisamment contrôlés par le méthotrexate
- Les corticoïdes : utilisés à faible dose et pour une durée limitée en traitement d'attaque, en attendant l'efficacité des traitements de fond
- Les AINS : particulièrement efficaces dans les spondylarthrites où ils peuvent constituer le traitement principal des formes légères
Pour l'arthrite septique, le traitement est une urgence reposant sur une antibiothérapie intraveineuse prolongée et un drainage articulaire chirurgical. Pour la goutte, la colchicine traite la crise aiguë et l'allopurinol ou le fébuxostat réduisent le taux d'acide urique à long terme.
Différence thérapeutique fondamentale : Dans l'arthrose, on traite les symptômes et on préserve l'articulation. Dans l'arthrite inflammatoire, on dispose de traitements de fond capables de modifier l'évolution de la maladie et de prévenir la destruction articulaire, à condition de les instaurer précocement.
Peut-on avoir arthrose et arthrite en même temps ?
La réponse est oui, et cette situation est loin d'être exceptionnelle. Plusieurs scénarios cliniques expliquent la coexistence de ces deux pathologies :
- L'arthrose peut provoquer des épisodes inflammatoires : les poussées congestives d'arthrose miment parfois une arthrite, avec gonflement articulaire, chaleur locale et douleur inflammatoire transitoire. On parle alors de « poussée inflammatoire d'arthrose » ou d'arthrose « activée »
- L'arthrite chronique peut entraîner une arthrose secondaire : l'inflammation persistante de la membrane synoviale dans la polyarthrite rhumatoïde finit par détruire le cartilage, conduisant à une arthrose secondaire surajoutée. Les deux processus coexistent alors
- Un patient arthrosique peut développer une arthrite : rien n'empêche une personne souffrant d'arthrose de développer parallèlement une goutte, une chondrocalcinose ou même une polyarthrite rhumatoïde. L'âge avancé favorise cette superposition
- La chondrocalcinose : cette pathologie fréquente chez le sujet âgé associe des dépôts de cristaux de calcium dans le cartilage (visibles à la radiographie) et une arthrose souvent sévère, réalisant un tableau mixte mécanique et inflammatoire
Dans ces situations de chevauchement, le diagnostic précis est d'autant plus important car il conditionne l'adaptation du traitement. La ponction articulaire avec analyse du liquide synovial prend alors toute sa valeur pour déterminer la part inflammatoire et la part mécanique de l'atteinte.
Les articulations les plus touchées : des localisations différentes
Les localisations préférentielles de l'arthrose
L'arthrose ne frappe pas toutes les articulations de manière égale. Elle atteint préférentiellement les articulations portantes soumises à des contraintes mécaniques importantes :
- Le genou (gonarthrose) : c'est la localisation la plus fréquente et la plus invalidante, touchant le compartiment fémoro-tibial interne dans la majorité des cas
- La hanche (coxarthrose) : responsable de douleurs à la marche et d'une limitation progressive de la mobilité
- Le rachis (cervicarthrose, lombarthrose) : l'arthrose vertébrale atteint les disques intervertébraux et les articulations postérieures
- Les mains : les articulations interphalangiennes distales (nodosités d'Heberden), les interphalangiennes proximales (nodosités de Bouchard) et la base du pouce (rhizarthrose)
Les localisations préférentielles de l'arthrite
Les localisations arthritiques varient selon le type d'arthrite :
- Polyarthrite rhumatoïde : articulations métacarpophalangiennes (MCP), interphalangiennes proximales (IPP) des mains, poignets, avant-pieds, de manière bilatérale et symétrique. Les articulations interphalangiennes distales sont typiquement épargnées (contrairement à l'arthrose)
- Spondylarthrite : rachis (surtout dorso-lombaire et sacro-iliaque), enthèses (insertions des tendons sur l'os), grosses articulations des membres inférieurs
- Goutte : classiquement la première articulation métatarsophalangienne (gros orteil), puis genoux, chevilles, poignets
- Rhumatisme psoriasique : atteinte souvent asymétrique, touchant les doigts et orteils en « saucisse » (dactylite), les articulations interphalangiennes distales
La connaissance de ces localisations préférentielles aide le clinicien à orienter son diagnostic dès l'examen initial.
Âge de survenue et profil des patients
L'arthrose et l'arthrite ne touchent pas les mêmes populations de la même manière. L'arthrose est avant tout une maladie liée au vieillissement : rare avant 40 ans (sauf après un traumatisme), elle devient extrêmement fréquente après 60 ans. Les femmes sont plus souvent atteintes que les hommes, en particulier après la ménopause, ce qui suggère un rôle protecteur des hormones œstrogéniques sur le cartilage.
L'arthrite inflammatoire peut survenir à tout âge. La polyarthrite rhumatoïde débute typiquement entre 30 et 50 ans, avec une nette prédominance féminine (trois femmes pour un homme). La spondylarthrite ankylosante touche plutôt les hommes jeunes, entre 15 et 30 ans. L'arthrite juvénile idiopathique atteint les enfants de moins de 16 ans. La goutte affecte principalement les hommes après 40 ans, mais peut toucher les femmes après la ménopause.
Ces différences de profil épidémiologique constituent un indice diagnostique précieux. Un homme jeune présentant des douleurs lombaires inflammatoires nocturnes évoque une spondylarthrite. Une femme de 55 ans se plaignant de douleurs mécaniques des genoux oriente d'emblée vers une gonarthrose.
Évolution et pronostic : des trajectoires distinctes
L'arthrose évolue lentement, sur des années voire des décennies. Sa progression n'est pas linéaire : des périodes de stabilité alternent avec des phases d'aggravation. Toutes les arthroses ne s'aggravent pas nécessairement ; certaines restent stables pendant de longues années. Le pronostic fonctionnel dépend de la localisation, de la sévérité initiale et de la qualité de la prise en charge. La maladie ne met jamais en jeu le pronostic vital mais peut considérablement altérer la qualité de vie par la douleur et le handicap fonctionnel.
L'arthrite inflammatoire a un potentiel destructeur articulaire plus rapide si elle n'est pas traitée. La polyarthrite rhumatoïde non contrôlée peut entraîner des déformations articulaires sévères et irréversibles en quelques années. Toutefois, les traitements modernes (méthotrexate, biothérapies) ont transformé le pronostic : diagnostiquée et traitée précocement, la polyarthrite rhumatoïde peut être mise en rémission durable chez une majorité de patients. Les arthrites auto-immunes peuvent également affecter d'autres organes (poumons, cœur, yeux), ce qui justifie un suivi médical régulier et rapproché.
Dans les deux cas, un diagnostic précoce et une prise en charge adaptée améliorent considérablement le pronostic. Si vous ressentez des douleurs articulaires persistantes, qu'elles soient mécaniques ou inflammatoires, consultez rapidement votre médecin pour bénéficier d'une évaluation appropriée et d'un traitement ciblé.