L'arthrose ne s'installe pas du jour au lendemain. Elle progresse silencieusement, souvent pendant des années, avant de se manifester par des douleurs et une gêne fonctionnelle significative. Comprendre les stades de l'arthrose permet non seulement de situer la maladie dans son évolution, mais surtout d'adapter la prise en charge à chaque étape. Car si cette pathologie articulaire dégénérative reste irréversible dans l'état actuel des connaissances, son rythme de progression peut considérablement varier d'un individu à l'autre. Certaines arthroses restent stables pendant des décennies, tandis que d'autres évoluent rapidement vers une destruction articulaire sévère. Les classifications médicales, notamment celle de Kellgren et Lawrence, offrent aux professionnels de santé un cadre précis pour évaluer la gravité de l'atteinte et guider les décisions thérapeutiques.
Qu'est-ce que l'évolution de l'arthrose ?
L'arthrose est une maladie chronique qui évolue par phases successives, marquées par une dégradation progressive du cartilage articulaire. Contrairement à une idée reçue, cette évolution n'est ni linéaire ni identique pour tous les patients. La maladie alterne entre des périodes de relative stabilité et des poussées inflammatoires qui accélèrent la détérioration des structures articulaires.
Plusieurs facteurs influencent la vitesse de progression :
- L'articulation touchée : l'arthrose du genou (gonarthrose) et l'arthrose de la hanche (coxarthrose) tendent à évoluer plus rapidement que l'arthrose des doigts
- Les facteurs mécaniques : surpoids, désaxation articulaire, instabilité ligamentaire favorisent une usure accélérée
- L'âge au moment du diagnostic : une arthrose précoce, souvent liée à un traumatisme, peut progresser différemment d'une arthrose liée au vieillissement
- Le profil inflammatoire : certains patients présentent une composante inflammatoire marquée avec des poussées fréquentes, ce qui aggrave la destruction cartilagineuse
- L'activité physique et le mode de vie : une activité adaptée protège le cartilage, tandis que la sédentarité ou les contraintes excessives l'accélèrent
Il est essentiel de comprendre que l'arthrose ne se limite pas au cartilage. Au fil de son évolution, elle implique l'ensemble des structures articulaires : l'os sous-chondral se remodèle et se densifie, la membrane synoviale s'enflamme, les ligaments se distendent et les muscles périarticulaires s'affaiblissent. C'est cette atteinte globale qui définit véritablement les stades de l'arthrose.
La classification de Kellgren et Lawrence : la référence médicale
La classification radiologique de Kellgren et Lawrence, établie en 1957, demeure le système de référence utilisé par les rhumatologues et les radiologues pour évaluer la sévérité de l'arthrose. Elle repose sur l'analyse de clichés de radiographie standard et distingue quatre stades, numérotés de 1 à 4, auxquels s'ajoute le stade 0 correspondant à une articulation normale.
Cette classification évalue principalement quatre critères radiologiques :
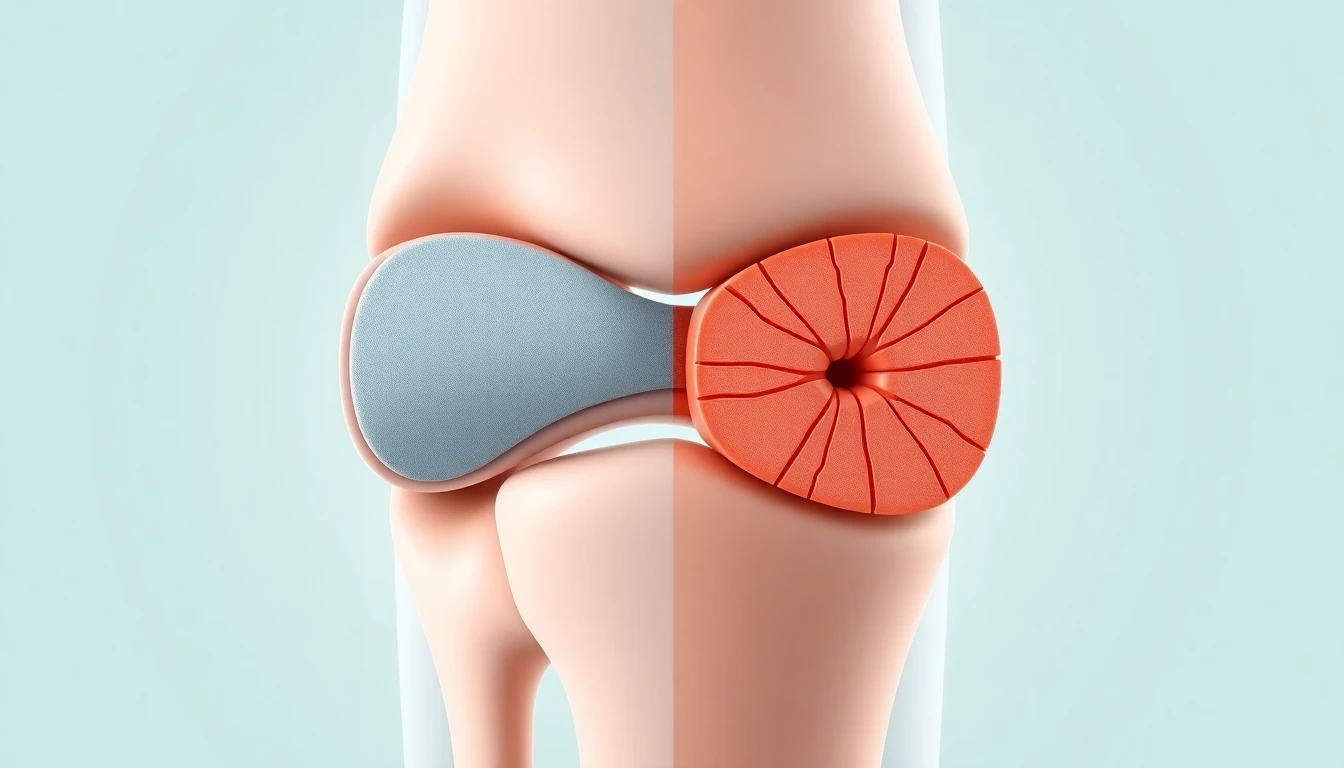
- Le pincement de l'interligne articulaire : il reflète la diminution d'épaisseur du cartilage, invisible directement sur la radiographie mais déduit de la réduction de l'espace entre les deux os
- Les ostéophytes : ces excroissances osseuses se développent aux marges de l'articulation en réaction à la dégradation cartilagineuse
- La sclérose sous-chondrale : cette densification de l'os situé sous le cartilage traduit un remodelage osseux pathologique
- Les géodes (ou kystes sous-chondraux) : ces cavités qui se forment dans l'os apparaissent dans les stades avancés
Stade 0 : articulation saine
Au stade 0, la radiographie ne révèle aucune anomalie. L'interligne articulaire est normal, il n'existe pas d'ostéophyte ni de modification de l'os sous-chondral. L'articulation est considérée comme radiologiquement saine. Cependant, il faut noter qu'à ce stade, des lésions microscopiques du cartilage peuvent déjà exister sans être détectables par la radiographie conventionnelle. Seuls des examens plus sensibles comme l'IRM pourraient révéler des altérations débutantes de la structure cartilagineuse.
Stade 1 : arthrose douteuse ou débutante
Le stade 1 correspond à une arthrose débutante, parfois qualifiée de "douteuse" car les anomalies radiologiques restent minimes et peuvent être sujettes à interprétation. On observe typiquement :
- Un ostéophyte de petite taille, parfois unique, à la marge de l'articulation
- Un interligne articulaire encore préservé ou très légèrement diminué
- Pas de sclérose sous-chondrale significative
Sur le plan clinique, le patient est souvent asymptomatique ou ne ressent que des gênes occasionnelles. Les symptômes peuvent se limiter à une raideur matinale de courte durée, inférieure à 30 minutes, ou à une légère douleur après un effort physique inhabituel. Ce stade est souvent découvert fortuitement lors d'un examen radiologique réalisé pour un autre motif.
C'est à ce stade que la prévention est la plus efficace. La mise en place de mesures adaptées (contrôle du poids, activité physique régulière, renforcement musculaire) peut considérablement ralentir la progression vers les stades suivants.
Stade 2 : arthrose légère ou minime
Au stade 2, l'arthrose légère devient plus facilement identifiable sur les radiographies. Les signes caractéristiques comprennent :
- Des ostéophytes nets et bien définis
- Un pincement débutant mais encore modéré de l'interligne articulaire
- Un début possible de sclérose sous-chondrale
- Pas encore de déformation articulaire notable
D'un point de vue clinique, les symptômes commencent à se manifester de façon plus régulière. Le patient peut ressentir :
- Des douleurs mécaniques après une activité prolongée (marche, station debout, effort physique)
- Une raideur articulaire au réveil, durant généralement moins de 30 minutes
- Un inconfort lors de certains mouvements spécifiques (monter ou descendre les escaliers, s'accroupir)
- Des craquements articulaires (crépitations) perceptibles à la mobilisation
Le diagnostic d'arthrose est habituellement posé à ce stade, lorsque le patient consulte pour la première fois en raison de douleurs articulaires récurrentes. La prise en charge associe généralement des mesures non pharmacologiques (kinésithérapie, activité physique adaptée, perte de poids si nécessaire) et, en cas de douleur, un traitement antalgique de première ligne.
Stade 3 : arthrose modérée
Le stade 3 marque un tournant dans l'évolution de la maladie. L'arthrose modérée se caractérise par des lésions radiologiques plus franches et un retentissement fonctionnel significatif sur la vie quotidienne. Sur les clichés, on observe :
- Des ostéophytes multiples et de taille importante
- Un pincement net de l'interligne articulaire, traduisant une perte substantielle de cartilage
- Une sclérose sous-chondrale marquée
- L'apparition possible de géodes sous-chondrales
- Un début de déformation articulaire dans certains cas
Les symptômes deviennent plus invalidants et plus fréquents :
- Les douleurs sont présentes lors de la plupart des activités quotidiennes et peuvent persister au repos dans les formes inflammatoires
- Le périmètre de marche est réduit, le patient adapte son mode de vie pour éviter les situations douloureuses
- La raideur matinale peut durer plus longtemps et s'accompagner d'un enraidissement global de l'articulation
- Des poussées congestives (inflammatoires) avec gonflement articulaire et épanchement deviennent plus fréquentes
- L'amyotrophie (fonte musculaire) périarticulaire commence à s'installer en raison de la réduction d'activité
À ce stade, les traitements doivent être intensifiés. Les infiltrations de corticoïdes ou d'acide hyaluronique peuvent être proposées, la rééducation fonctionnelle devient incontournable, et la question de l'appareillage (genouillère, semelles orthopédiques, canne) se pose. Le médecin peut commencer à envisager les options chirurgicales pour les cas les plus symptomatiques.
Stade 4 : arthrose sévère
Le stade 4 représente le degré le plus avancé de la maladie. L'arthrose sévère correspond à une destruction majeure de l'articulation avec des conséquences fonctionnelles lourdes. Les caractéristiques radiologiques sont sans ambiguïté :
- Un pincement complet ou quasi complet de l'interligne articulaire, indiquant la disparition du cartilage dans certaines zones : on parle de contact os sur os
- Des ostéophytes volumineux, parfois responsables d'un véritable remodelage de l'articulation
- Une sclérose sous-chondrale intense avec des zones de condensation osseuse
- Des géodes sous-chondrales multiples et de grande taille
- Des déformations articulaires majeures (genu varum ou genu valgum pour le genou, par exemple)
- Parfois des corps étrangers intra-articulaires (fragments de cartilage ou d'os détachés)
Le retentissement clinique est majeur. Les patients au stade 4 présentent :
- Des douleurs permanentes, y compris au repos et la nuit, perturbant gravement le sommeil
- Un handicap fonctionnel sévère avec une limitation importante de la mobilité articulaire
- Des difficultés majeures dans les gestes de la vie courante (marcher, se lever d'une chaise, monter des escaliers, s'habiller)
- Une déformation visible de l'articulation à l'examen clinique
- Une fonte musculaire marquée autour de l'articulation
- Un retentissement psychologique fréquent (anxiété, dépression, isolement social)
À ce stade, la chirurgie prothétique (prothèse totale de hanche ou de genou) est souvent envisagée lorsque le handicap n'est plus contrôlable par les traitements conservateurs. La décision opératoire repose sur un faisceau d'arguments incluant l'intensité de la douleur, le degré de limitation fonctionnelle, l'âge du patient, ses comorbidités et ses attentes.
Les limites de la classification radiologique
Bien que la classification de Kellgren et Lawrence reste incontournable en pratique clinique, elle présente plusieurs limites qu'il convient de connaître pour mieux comprendre l'évolution de l'arthrose.
La discordance radio-clinique
L'un des paradoxes les plus documentés en rhumatologie est la fréquente discordance entre les lésions visibles à la radiographie et les symptômes ressentis par le patient. Certaines personnes présentent une arthrose radiologique avancée (stade 3 ou 4) tout en demeurant relativement peu symptomatiques. À l'inverse, d'autres souffrent de douleurs intenses avec des radiographies quasi normales (stade 1).
Cette discordance s'explique par plusieurs mécanismes :
- La douleur arthrosique ne provient pas du cartilage lui-même (dépourvu de terminaisons nerveuses) mais des structures périarticulaires : os sous-chondral, membrane synoviale, ligaments, muscles
- La composante inflammatoire, variable d'un patient à l'autre, joue un rôle majeur dans l'intensité douloureuse
- Les facteurs psycho-sociaux (stress, anxiété, catastrophisme) modulent significativement la perception de la douleur
- Le niveau d'activité physique et la force musculaire influencent directement la fonction articulaire, indépendamment de l'état du cartilage
Les autres outils d'évaluation
Face aux limites de la radiographie standard, d'autres examens d'imagerie permettent une évaluation plus fine de l'atteinte articulaire :
- L'IRM (imagerie par résonance magnétique) : elle visualise directement le cartilage, l'os sous-chondral, les ménisques, les ligaments et la membrane synoviale. Elle détecte les lésions précoces bien avant la radiographie et permet de mieux comprendre les mécanismes de l'arthrose
- L'échographie articulaire : elle identifie les épanchements, les synovites et certaines anomalies de surface du cartilage. Elle a l'avantage d'être accessible, peu coûteuse et réalisable au cabinet du rhumatologue
- L'arthroscanner : il offre une analyse fine du cartilage grâce à l'injection d'un produit de contraste intra-articulaire, mais reste un examen invasif réservé à des indications précises
Des scores fonctionnels complètent l'évaluation radiologique en mesurant l'impact réel de l'arthrose sur le quotidien du patient. Les plus utilisés sont le score WOMAC (Western Ontario and McMaster Universities Osteoarthritis Index) pour la hanche et le genou, et les scores de Lequesne qui combinent douleur, fonction et limitation de la marche.
Les formes particulières d'évolution
Si la progression classique par stades successifs représente le schéma le plus fréquent, certaines formes d'arthrose présentent des profils évolutifs particuliers qu'il faut savoir reconnaître.
L'arthrose rapidement destructrice
L'arthrose rapidement destructrice (ARD) constitue une forme rare mais préoccupante, principalement observée au niveau de la hanche. Elle se caractérise par un pincement de l'interligne articulaire supérieur à 2 mm par an, ou une destruction complète en moins de deux ans. Cette évolution fulgurante touche plus souvent les femmes après 60 ans et se manifeste par des douleurs intenses d'apparition brutale, une impotence fonctionnelle rapide et parfois un épanchement articulaire abondant. La cause exacte n'est pas clairement élucidée, mais l'implication de cristaux de phosphate de calcium dans le cartilage est fréquemment retrouvée.
L'arthrose érosive des doigts
L'arthrose érosive (ou arthrose inflammatoire) des articulations interphalangiennes est une forme agressive qui associe des poussées inflammatoires franches à une destruction rapide des surfaces articulaires. Radiologiquement, elle se distingue de l'arthrose commune par la présence d'érosions centrales caractéristiques, donnant un aspect en "aile de mouette" sur les clichés. Elle touche essentiellement les femmes en période péri-ménopausique et peut être confondue avec une polyarthrite rhumatoïde. Son évolution est marquée par des déformations digitales progressives (nodules d'Heberden et de Bouchard) et une altération fonctionnelle notable des mains.
L'arthrose stabilisée
À l'opposé des formes destructrices, de nombreuses arthroses se stabilisent spontanément après une phase initiale de progression. Le cartilage restant peut assurer une fonction articulaire acceptable, et les symptômes se stabilisent voire s'améliorent. Ce phénomène, bien documenté pour l'arthrose digitale et la gonarthrose, souligne que l'évolution vers l'aggravation n'est pas inéluctable et que des mécanismes de compensation naturels existent.
Comment ralentir la progression de l'arthrose ?
S'il n'existe pas encore de traitement capable de régénérer le cartilage détruit, de nombreuses mesures ont démontré leur efficacité pour freiner l'évolution de la maladie, quel que soit le stade diagnostiqué.
Le contrôle du poids corporel
La surcharge pondérale constitue l'un des facteurs de risque modifiables les plus puissants de progression de l'arthrose, en particulier pour le genou. Chaque kilogramme excédentaire exerce une contrainte supplémentaire de 3 à 6 kg sur l'articulation du genou à chaque pas. Les études longitudinales montrent qu'une perte de poids de 10 % du poids corporel réduit significativement les douleurs, améliore la fonction articulaire et ralentit le pincement de l'interligne articulaire. Au-delà de l'effet mécanique, la perte de poids réduit également l'inflammation systémique de bas grade associée au tissu adipeux, qui contribue à la dégradation cartilagineuse par la production d'adipokines pro-inflammatoires.
L'activité physique adaptée
Paradoxalement, le mouvement est l'un des meilleurs protecteurs du cartilage. L'activité physique régulière et adaptée favorise la nutrition du cartilage (qui se nourrit par imbibition lors des cycles de compression-décompression), renforce les muscles stabilisateurs de l'articulation et maintient les amplitudes articulaires. Les recommandations internationales préconisent :
- Au minimum 150 minutes d'activité physique modérée par semaine (marche, vélo, natation, aquagym)
- Des exercices de renforcement musculaire ciblés deux à trois fois par semaine
- Des exercices d'étirement et de maintien des amplitudes articulaires
- L'adaptation de l'intensité en fonction des poussées douloureuses, sans arrêt complet de l'activité
La prise en charge précoce et globale
La reconnaissance des facteurs de risque et des causes de l'arthrose permet d'intervenir tôt, avant que les lésions ne deviennent irréversibles. Une prise en charge précoce et globale intègre :
- La correction des désaxations articulaires par des orthèses ou des semelles orthopédiques
- La rééducation fonctionnelle encadrée par un kinésithérapeute, avec un programme d'exercices à poursuivre au domicile
- L'éducation thérapeutique du patient pour une meilleure compréhension de sa maladie et une adhésion durable aux mesures de prévention
- L'adaptation des gestes professionnels et sportifs pour réduire les contraintes excessives sur les articulations touchées
- Le suivi régulier permettant d'ajuster les traitements en fonction de l'évolution
Quand faut-il consulter ? Les signaux d'alerte
Quel que soit le stade de l'arthrose, certains signes doivent conduire à une consultation rapide auprès de son médecin ou de son rhumatologue :
- Aggravation rapide des douleurs : une augmentation brutale de l'intensité douloureuse ou l'apparition de douleurs nocturnes peuvent signaler une poussée inflammatoire ou une complication
- Gonflement articulaire soudain : un épanchement articulaire abondant et rapide nécessite une ponction pour éliminer une cause infectieuse ou micro-cristalline
- Blocage articulaire : un blocage mécanique de l'articulation peut indiquer la présence d'un corps étranger intra-articulaire ou d'une lésion méniscale associée
- Déformation progressive : une modification visible de l'axe articulaire doit être évaluée pour discuter d'éventuelles options de correction
- Perte fonctionnelle significative : une réduction marquée du périmètre de marche ou des difficultés nouvelles dans les gestes de la vie quotidienne justifient un réajustement de la prise en charge
Le diagnostic précis du stade de l'arthrose repose sur un faisceau d'arguments associant l'interrogatoire du patient, l'examen clinique et les examens d'imagerie. Cette évaluation globale permet d'établir une stratégie thérapeutique personnalisée, adaptée au profil de chaque patient et au stade de sa maladie. L'objectif n'est pas de guérir l'arthrose, mais de préserver au maximum la fonction articulaire, de contrôler les symptômes et de maintenir la meilleure qualité de vie possible, le plus longtemps possible.