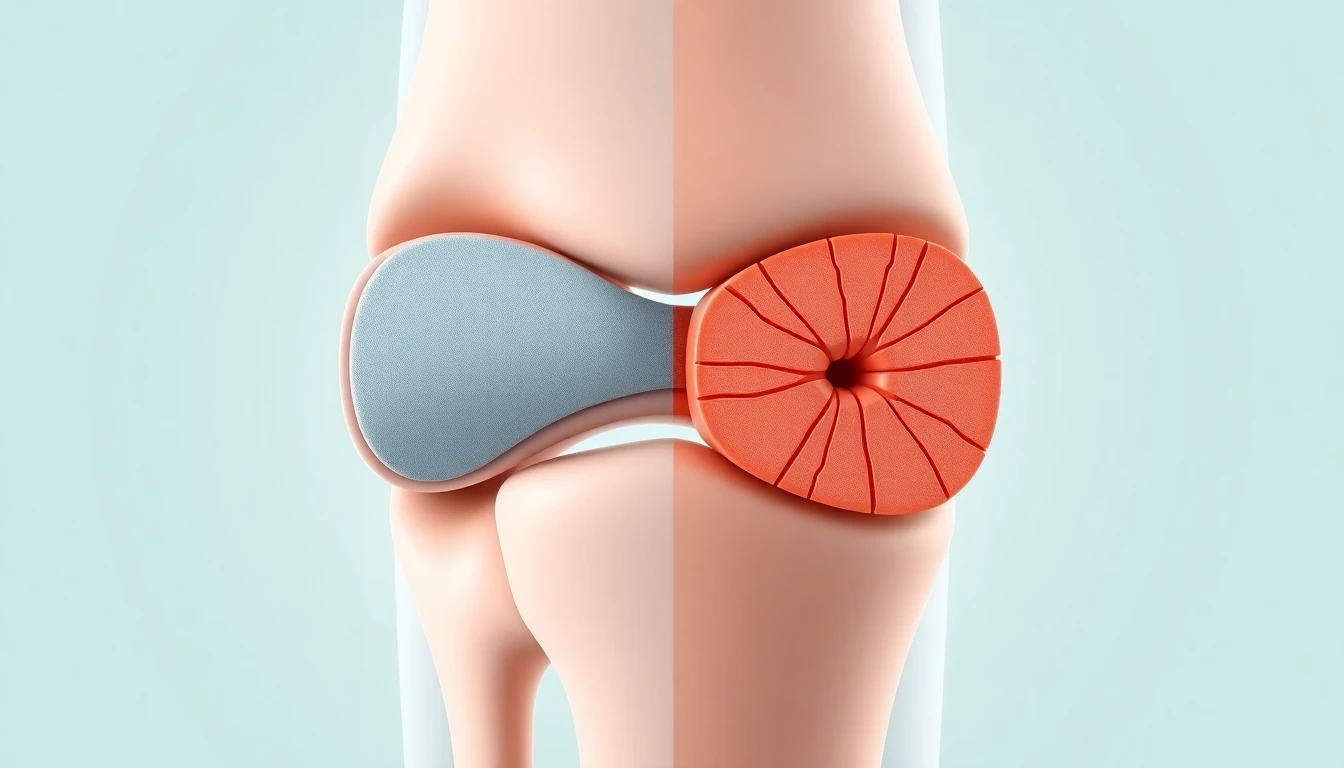
L'arthrose et dépression forment un tandem fréquent mais souvent sous-estimé. Loin d'être un simple problème articulaire, l'arthrose affecte profondément la santé mentale des personnes qui en souffrent. Selon les études épidémiologiques, près d'un patient arthrosique sur trois présente des symptômes dépressifs significatifs, un chiffre bien supérieur à celui observé dans la population générale. La douleur chronique, la perte d'autonomie, l'isolement social progressif et le sentiment d'impuissance face à une maladie évolutive constituent un terreau fertile pour le développement de troubles psychologiques. Comprendre cette relation bidirectionnelle entre arthrose et dépression est essentiel pour proposer une prise en charge globale et améliorer réellement la qualité de vie des patients.
Le lien scientifique entre arthrose et dépression
La relation entre arthrose et dépression ne relève pas de la simple coïncidence. Les recherches en neurosciences et en rhumatologie ont mis en évidence des mécanismes biologiques et psychologiques qui unissent étroitement ces deux pathologies.
Des mécanismes inflammatoires communs
L'arthrose, longtemps considérée comme une maladie purement mécanique, implique en réalité une composante inflammatoire significative. Les cytokines pro-inflammatoires (interleukine-6, TNF-alpha, interleukine-1) produites au niveau des articulations arthrosiques circulent dans l'ensemble de l'organisme, y compris dans le système nerveux central. Or, ces mêmes médiateurs inflammatoires sont retrouvés en excès dans le cerveau des patients dépressifs. Cette inflammation systémique de bas grade crée un pont biologique direct entre la dégradation articulaire et la perturbation de la neurochimie cérébrale.
Les cytokines inflammatoires perturbent le métabolisme de la sérotonine, de la noradrénaline et de la dopamine, trois neurotransmetteurs essentiels à la régulation de l'humeur. Elles activent également l'axe hypothalamo-hypophyso-surrénalien, entraînant une production excessive de cortisol qui, à son tour, favorise l'anxiété, les troubles du sommeil et la dépression.
Le cercle vicieux douleur-dépression
La douleur chronique liée à l'arthrose constitue le principal facteur de risque psychologique. Une douleur persistante, même d'intensité modérée, modifie progressivement le fonctionnement cérébral. Les circuits neuronaux impliqués dans le traitement de la douleur et ceux impliqués dans la régulation émotionnelle partagent des structures communes, notamment le cortex cingulaire antérieur et le cortex préfrontal. Une stimulation douloureuse prolongée épuise les ressources neurochimiques nécessaires au maintien d'un état émotionnel stable.
En retour, la dépression amplifie la perception de la douleur. Les patients dépressifs présentent un seuil de tolérance à la douleur abaissé et une sensibilisation centrale accrue. Ce phénomène de sensibilisation signifie que le système nerveux central amplifie les signaux douloureux, rendant les douleurs arthrosiques plus intenses et plus diffuses qu'elles ne le seraient objectivement. Un véritable cercle vicieux s'installe : plus la douleur est intense, plus le risque de dépression augmente, et plus la dépression s'installe, plus la douleur devient insupportable.
Les données épidémiologiques
Les chiffres confirment l'ampleur du problème. Une méta-analyse publiée dans Osteoarthritis and Cartilage a montré que la prévalence de la dépression chez les patients arthrosiques atteint 20 à 30 %, contre 7 à 10 % dans la population générale. Les patients souffrant d'arthrose du genou (gonarthrose) et de la hanche (coxarthrose) sont les plus touchés, probablement en raison de l'impact majeur de ces localisations sur la mobilité et l'autonomie quotidienne.
| Facteur | Impact sur le risque de dépression |
|---|---|
| Douleur intense (EVA > 6/10) | Risque multiplié par 3 |
| Limitation fonctionnelle sévère | Risque multiplié par 2,5 |
| Troubles du sommeil associés | Risque multiplié par 4 |
| Isolement social | Risque multiplié par 2 |
| Arthrose polyarticulaire | Risque multiplié par 1,8 |
Les signes de la dépression chez le patient arthrosique
Reconnaître la dépression chez un patient souffrant d'arthrose n'est pas toujours évident, car de nombreux symptômes se chevauchent. La fatigue, les troubles du sommeil, la diminution des activités et le repli social peuvent être attribués à tort uniquement à la maladie articulaire. Il est pourtant crucial d'identifier les signes dépressifs pour adapter la prise en charge.
Les symptômes émotionnels
Le patient peut ressentir une tristesse persistante, un sentiment de vide intérieur, une perte d'intérêt pour les activités qui lui procuraient autrefois du plaisir (anhédonie), une irritabilité inhabituelle ou un sentiment d'inutilité. L'impression de ne plus être capable de faire face à la maladie, de devenir un fardeau pour l'entourage, ou la conviction que la situation ne pourra jamais s'améliorer constituent des signaux d'alerte importants.
Les symptômes physiques masqués
La dépression peut se manifester par des symptômes physiques qui se confondent avec ceux de l'arthrose :
- Une fatigue intense et disproportionnée par rapport à l'effort physique réalisé
- Des troubles du sommeil (insomnie d'endormissement, réveils nocturnes, sommeil non réparateur)
- Une perte ou une augmentation de l'appétit avec variation de poids
- Des douleurs diffuses sans explication articulaire claire
- Un ralentissement psychomoteur ou au contraire une agitation inhabituelle
- Des troubles de la concentration et de la mémoire
Les signes comportementaux
L'abandon progressif des activités sociales, le refus de sortir de chez soi, la négligence de l'hygiène personnelle, l'arrêt des traitements prescrits ou le recours excessif aux antalgiques sans amélioration de l'humeur sont autant de comportements qui doivent alerter le patient lui-même et son entourage. Une personne qui cesse progressivement de voir ses amis, de pratiquer ses loisirs ou de participer à la vie familiale ne souffre pas uniquement de ses articulations.
Il est fondamental de distinguer une tristesse réactionnelle passagère, normale face au diagnostic d'une maladie chronique, d'un véritable épisode dépressif caractérisé qui nécessite une prise en charge spécifique. Lorsque les symptômes persistent plus de deux semaines et retentissent significativement sur le fonctionnement quotidien, une consultation médicale s'impose.
L'impact de la dépression sur l'évolution de l'arthrose
La dépression ne constitue pas seulement une conséquence de l'arthrose, elle en aggrave activement l'évolution. Plusieurs mécanismes expliquent cet effet délétère qui transforme la dépression en véritable facteur de progression de la maladie articulaire.
La sédentarité induite
Le patient dépressif perd sa motivation pour l'activité physique, qui est pourtant le pilier fondamental du traitement de l'arthrose. Les exercices physiques adaptés maintiennent la mobilité articulaire, renforcent les muscles stabilisateurs et stimulent la production de liquide synovial qui nourrit le cartilage. L'arrêt de l'activité physique entraîne une fonte musculaire rapide, une raideur articulaire croissante et une accélération de la dégradation cartilagineuse.
Des études longitudinales ont montré que les patients arthrosiques dépressifs perdent en moyenne 30 % de force musculaire supplémentaire sur une période de deux ans par rapport aux patients non dépressifs, indépendamment de la sévérité initiale de l'arthrose. Cette perte musculaire déstabilise les articulations et crée des contraintes mécaniques anormales qui accélèrent l'usure du cartilage restant.
La mauvaise observance thérapeutique
La dépression compromet l'adhésion aux traitements prescrits. Le patient perd confiance dans l'efficacité des soins, oublie ses médicaments, manque ses rendez-vous de kinésithérapie ou abandonne les mesures hygiéno-diététiques recommandées. Les études montrent que l'observance thérapeutique est réduite de 40 à 60 % chez les patients arthrosiques souffrant de dépression comorbide. Cette mauvaise observance prive le patient des bénéfices des traitements disponibles et accélère la dégradation fonctionnelle.
L'amplification de la douleur par la sensibilisation centrale
La dépression modifie le traitement central de la douleur. Les voies descendantes inhibitrices de la douleur, qui partent du tronc cérébral et modulent les signaux douloureux au niveau de la moelle épinière, fonctionnent de manière déficiente chez les patients dépressifs. Le résultat est une amplification des signaux douloureux périphériques : une douleur qui serait perçue comme modérée chez un patient non dépressif devient intense et invalidante chez un patient dépressif. Ce phénomène explique pourquoi certains patients présentent des douleurs disproportionnées par rapport aux lésions articulaires observées à l'imagerie.
Les approches psychologiques adaptées à l'arthrose
La prise en charge psychologique fait partie intégrante du traitement de l'arthrose lorsqu'une composante dépressive est identifiée. Plusieurs approches ont démontré leur efficacité dans ce contexte spécifique.
La thérapie cognitivo-comportementale (TCC)
La TCC est l'approche psychothérapeutique la mieux validée dans le cadre de la douleur chronique et de la dépression associée. Elle repose sur l'identification et la modification des pensées automatiques négatives (catastrophisme, généralisation excessive, pensée dichotomique) qui entretiennent la souffrance psychologique. Chez le patient arthrosique, les pensées catastrophistes typiques incluent des convictions comme "Je vais finir en fauteuil roulant", "La douleur ne s'arrêtera jamais" ou "Je ne suis plus bon à rien".
Le thérapeute aide le patient à évaluer la validité de ces pensées et à les remplacer par des cognitions plus réalistes et adaptées. La TCC intègre également des techniques comportementales (planification d'activités agréables, exposition progressive aux situations évitées, gestion du rythme activité-repos) qui permettent de briser le cercle vicieux de l'évitement et de la sédentarité.
Les méta-analyses montrent que la TCC réduit significativement les scores de dépression (amélioration de 30 à 50 %) et les scores de douleur (amélioration de 20 à 30 %) chez les patients arthrosiques, avec des effets durables à 6 et 12 mois.
La pleine conscience (mindfulness)
Les programmes de réduction du stress basés sur la pleine conscience (MBSR, Mindfulness-Based Stress Reduction) ont montré des résultats prometteurs chez les patients arthrosiques dépressifs. La pleine conscience enseigne au patient à observer ses sensations douloureuses sans jugement, à se détacher des pensées ruminatives et à cultiver une attitude d'acceptation qui ne signifie pas résignation mais adaptation active.
La pratique régulière de la méditation de pleine conscience modifie la connectivité cérébrale dans les régions impliquées dans le traitement de la douleur et de l'émotion, réduisant l'activité du réseau du mode par défaut (impliqué dans la rumination) et renforçant le contrôle préfrontal sur les réponses émotionnelles.
L'acceptation et l'engagement (ACT)
La thérapie d'acceptation et d'engagement (ACT) propose une approche complémentaire particulièrement adaptée à la maladie chronique. Elle aide le patient à identifier ses valeurs fondamentales (relations familiales, autonomie, engagement social) et à s'engager dans des actions cohérentes avec ces valeurs, même en présence de douleur et d'émotions difficiles. L'objectif n'est pas de supprimer la douleur ou la tristesse, mais de construire une vie riche et significative malgré leur présence.
Le rôle de l'activité physique dans la double prise en charge
L'activité physique constitue un traitement à double action, agissant simultanément sur l'arthrose et sur la dépression. Son efficacité antidépressive est comparable à celle des antidépresseurs dans les dépressions légères à modérées, tandis qu'elle reste le traitement non pharmacologique le plus puissant de l'arthrose.
Les mécanismes antidépresseurs de l'exercice
L'activité physique régulière stimule la production d'endorphines (opioïdes naturels procurant une sensation de bien-être), augmente la synthèse de sérotonine et de noradrénaline dans le cerveau, favorise la neurogenèse hippocampique (création de nouveaux neurones dans une région cérébrale clé pour la mémoire et l'humeur) et réduit les taux de cortisol circulant. Elle améliore également la qualité du sommeil, un facteur souvent perturbé chez les patients arthrosiques dépressifs.
Les activités recommandées
Pour un patient souffrant d'arthrose et de dépression, le choix de l'activité physique doit tenir compte des deux problématiques. Les activités idéales sont celles qui combinent un bénéfice articulaire (faible impact, renforcement musculaire) et un bénéfice psychologique (plaisir, interaction sociale, sentiment d'accomplissement) :
- La marche en groupe ou en pleine nature, qui associe exercice aérobie doux, exposition à la lumière naturelle et lien social
- L'aquagym ou la natation, qui déchargent les articulations tout en procurant un effet relaxant et apaisant
- Le yoga adapté, qui combine exercice physique, travail respiratoire et méditation, avec des bénéfices démontrés sur l'humeur et la douleur
- Le tai-chi, qui améliore l'équilibre, réduit le stress et favorise la pleine conscience en mouvement
- Le vélo d'appartement ou en extérieur, qui offre un exercice cardiovasculaire sans impact articulaire excessif
L'objectif initial n'est pas la performance mais la régularité. Même 10 à 15 minutes d'activité physique quotidienne suffisent à déclencher les mécanismes neurobiologiques antidépresseurs. L'intensité et la durée pourront être progressivement augmentées à mesure que la motivation et la condition physique s'améliorent.
Surmonter les obstacles à la mise en mouvement
Le principal défi est d'initier l'activité physique chez un patient dont la dépression sape la motivation et dont la douleur décourage l'effort. Plusieurs stratégies facilitent cette mise en mouvement :
- Fixer des objectifs modestes et réalisables (5 minutes de marche le premier jour plutôt qu'une heure)
- Planifier l'activité à heure fixe pour en faire une habitude automatique
- Pratiquer en compagnie d'un proche ou d'un groupe pour bénéficier du soutien social
- Tenir un journal des activités et des progrès pour visualiser les améliorations
- Associer l'activité à une récompense agréable (écouter de la musique, retrouver un ami)
Les traitements médicamenteux de la dépression dans le contexte de l'arthrose
Lorsque la dépression est modérée à sévère, un traitement médicamenteux peut s'avérer nécessaire en complément des approches non pharmacologiques. Le choix des molécules doit tenir compte des interactions avec les traitements antalgiques de l'arthrose et des comorbidités fréquentes chez les patients concernés.
Les antidépresseurs à double action
Les inhibiteurs de la recapture de la sérotonine et de la noradrénaline (IRSNA), comme la duloxétine et la venlafaxine, présentent un intérêt particulier chez les patients arthrosiques. La duloxétine, en plus de son action antidépressive, possède une indication dans le traitement de la douleur chronique de l'arthrose. Elle agit sur les voies descendantes inhibitrices de la douleur et réduit la sensibilisation centrale. Des essais cliniques ont montré une réduction significative de la douleur arthrosique et des scores de dépression sous duloxétine, avec un bénéfice fonctionnel associé.
Les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS)
Les ISRS (sertraline, escitalopram, fluoxétine) constituent le traitement de première intention de la dépression. Leur efficacité sur la composante douloureuse est moindre que celle des IRSNA, mais ils sont généralement mieux tolérés. Leur utilisation chez le patient arthrosique nécessite une vigilance sur les interactions médicamenteuses, notamment avec les anti-inflammatoires non stéroïdiens (AINS) qui augmentent le risque de saignement digestif lorsqu'ils sont associés aux ISRS.
Les précautions médicamenteuses
La prise en charge médicamenteuse conjointe de l'arthrose et de la dépression impose une coordination étroite entre le rhumatologue et le psychiatre ou le médecin traitant. Les principaux points de vigilance incluent :
- Le risque d'interaction entre ISRS et AINS (augmentation du risque hémorragique gastro-intestinal)
- Le risque de syndrome sérotoninergique en cas d'association d'antidépresseurs avec le tramadol, un antalgique souvent prescrit dans l'arthrose
- La nécessité d'adapter les posologies chez les patients âgés, qui métabolisent plus lentement les médicaments
- La surveillance de la fonction rénale, souvent altérée par l'usage prolongé d'AINS
Le soutien social et l'entourage : des piliers essentiels
L'isolement social est à la fois une conséquence et un facteur d'aggravation de la dépression liée à l'arthrose. Préserver et renforcer le lien social constitue un axe thérapeutique à part entière qui ne doit pas être négligé.
L'impact de l'isolement
L'arthrose limite progressivement les déplacements et les activités sociales. Les sorties deviennent difficiles, les loisirs sont abandonnés, les invitations sont déclinées par crainte de ne pas tenir physiquement. Cet isolement progressif prive le patient des interactions humaines qui constituent un puissant facteur de protection contre la dépression. La solitude augmente les niveaux de cortisol, perturbe le sommeil et amplifie les ruminations anxieuses et dépressives.
Le rôle des proches
L'entourage familial et amical joue un rôle déterminant dans le maintien de l'équilibre psychologique. Les proches peuvent aider le patient en l'encourageant à maintenir ses activités, en l'accompagnant lors de sorties, en respectant son rythme sans le surprotéger et en lui offrant un espace d'écoute bienveillant. Il est important que l'entourage comprenne que les fluctuations d'humeur ne relèvent pas d'un simple manque de volonté mais d'un processus pathologique qui nécessite compréhension et patience.
Pour vivre avec l'arthrose au quotidien, le soutien de l'entourage doit trouver un équilibre entre aide et respect de l'autonomie. La surprotection, bien intentionnée, peut renforcer le sentiment d'incapacité et aggraver la dépendance émotionnelle.
Les associations de patients et les groupes de parole
Les associations de patients atteints d'arthrose offrent un espace de partage d'expériences extrêmement bénéfique. Rencontrer d'autres personnes confrontées aux mêmes difficultés permet de rompre l'isolement, de normaliser ses propres réactions émotionnelles et de découvrir des stratégies d'adaptation éprouvées par d'autres patients. Les groupes de parole animés par un psychologue offrent un cadre structuré pour exprimer ses émotions et recevoir un soutien thérapeutique dans un environnement bienveillant.
Stratégies quotidiennes pour protéger sa santé mentale avec l'arthrose
Au-delà des traitements formels, plusieurs habitudes quotidiennes contribuent à prévenir ou à atténuer les symptômes dépressifs chez le patient arthrosique. Ces stratégies, simples mais efficaces, renforcent la résilience psychologique face à la maladie chronique.
Structurer ses journées
La dépression pousse à l'inactivité et à la désorganisation. Maintenir une structure quotidienne (heures de lever et de coucher régulières, repas à heures fixes, activités planifiées) aide à préserver un sentiment de contrôle et de normalité. La gestion de la douleur est facilitée par un rythme de vie régulier qui permet d'anticiper les périodes de repos et d'activité.
Cultiver les activités plaisantes
La dépression réduit le plaisir ressenti dans les activités (anhédonie). Il est pourtant essentiel de maintenir des occupations agréables, même si le plaisir est initialement diminué. La lecture, la musique, les activités créatives (peinture, jardinage léger, cuisine), les contacts amicaux et les sorties en pleine nature contribuent à la production de dopamine et à la restauration des circuits du plaisir.
Améliorer la qualité du sommeil
Les troubles du sommeil constituent un facteur de risque majeur de dépression et aggravent les douleurs arthrosiques. Une bonne hygiène du sommeil est indispensable : chambre fraîche et sombre, horaires réguliers, éviction des écrans avant le coucher, techniques de relaxation au moment de l'endormissement. Le traitement des douleurs nocturnes par des postures adaptées ou un antalgique pris avant le coucher peut améliorer significativement la qualité du sommeil.
Pratiquer la gratitude et la réévaluation positive
Les techniques de psychologie positive, comme la tenue d'un journal de gratitude (noter trois éléments positifs chaque soir) ou la réévaluation positive (chercher activement les aspects positifs d'une situation difficile), ont montré leur efficacité dans la prévention de la dépression. Chez le patient arthrosique, ces pratiques aident à déplacer l'attention des limitations vers les capacités préservées et les moments de bien-être.
- Tenir un journal de gratitude quotidien (3 éléments positifs par jour)
- Célébrer les petites victoires (avoir marché 10 minutes de plus, avoir participé à une activité sociale)
- Pratiquer l'auto-compassion plutôt que l'auto-critique face aux limitations physiques
- Maintenir des projets et des objectifs à court et moyen terme pour cultiver l'espoir
- Se concentrer sur ce que l'on peut faire plutôt que sur ce que l'on ne peut plus faire
Quand consulter en urgence
Certaines situations nécessitent une consultation médicale urgente : idées suicidaires, sentiment de désespoir profond, perte totale de motivation pour les activités essentielles (hygiène, alimentation), consommation excessive d'alcool ou de médicaments pour soulager la souffrance morale. En France, le numéro national de prévention du suicide (3114) est disponible 24 heures sur 24. Il ne faut jamais hésiter à demander de l'aide : la dépression est une maladie qui se traite efficacement, et la prise en charge conjointe de l'arthrose et de la dépression offre des perspectives d'amélioration significative de la qualité de vie.