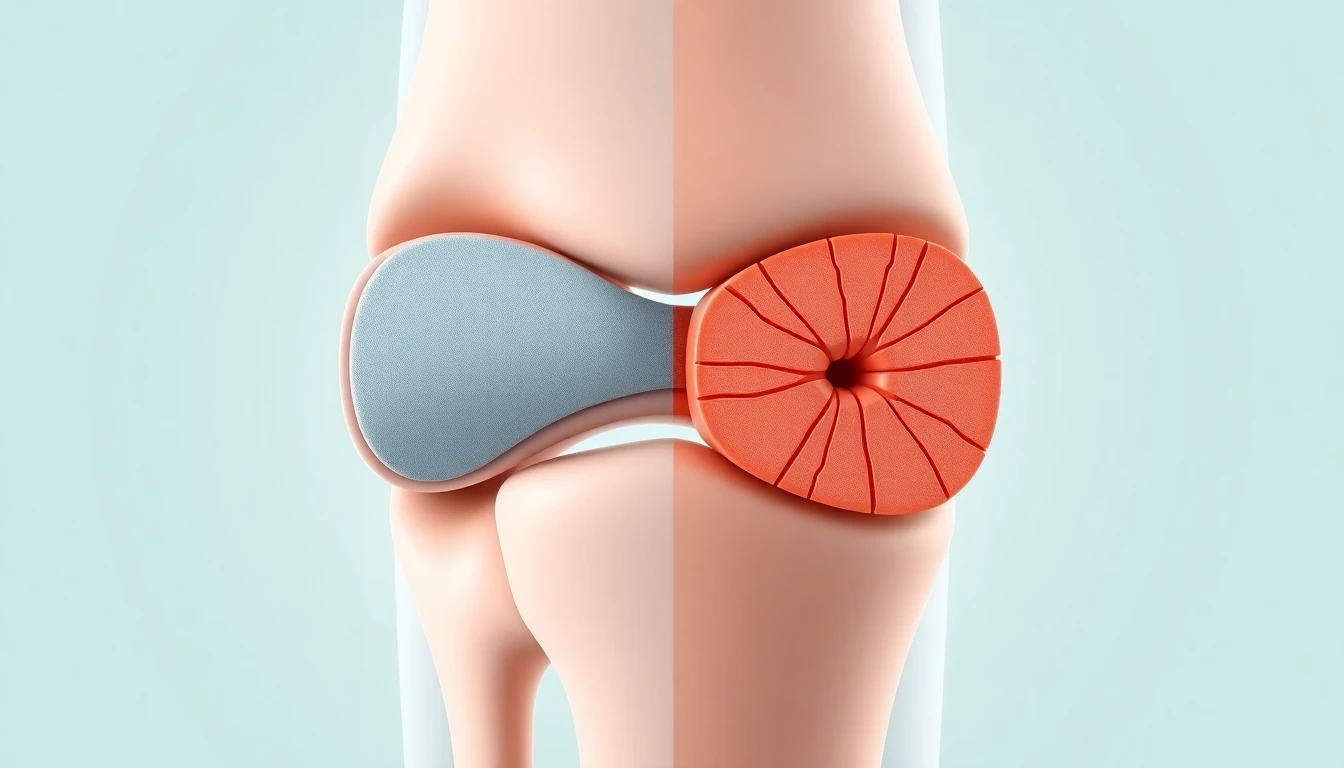
Le lien entre arthrose et sommeil est un cercle vicieux que connaissent bien les millions de patients confrontés à cette maladie articulaire chronique. La douleur nocturne empêche de trouver le sommeil ou provoque des réveils répétés, et le manque de sommeil amplifie à son tour la perception douloureuse, diminue le seuil de tolérance à la douleur et aggrave la fatigue diurne. Ce phénomène bidirectionnel a des conséquences qui dépassent largement le cadre de la nuit : fatigue chronique, troubles de la concentration, irritabilité, dépression et diminution de la motivation pour l'activité physique, elle-même essentielle à la prise en charge de l'arthrose. Comprendre les mécanismes qui lient arthrose et sommeil et mettre en place des stratégies adaptées pour retrouver un repos nocturne réparateur est un enjeu thérapeutique majeur, trop souvent négligé lors des consultations médicales.
Pourquoi l'arthrose perturbe le sommeil
Les troubles du sommeil touchent 60 à 80 % des patients arthrosiques, un pourcentage bien supérieur à celui observé dans la population générale du même âge. Plusieurs mécanismes, parfois intriqués, expliquent cette prévalence élevée de l'insomnie et des perturbations nocturnes dans l'arthrose.
La douleur nocturne directe
La douleur arthrosique nocturne peut prendre plusieurs formes selon le stade de la maladie et le type d'atteinte :
- La douleur positionnelle : certaines positions de sommeil compriment ou étirent les structures articulaires et péri-articulaires, provoquant une douleur qui empêche de trouver une position confortable. L'arthrose de la hanche rend pénible le décubitus latéral du côté atteint, l'arthrose du genou est aggravée par la flexion prolongée, l'arthrose cervicale est sensible à la position de l'oreiller
- La douleur inflammatoire nocturne : lors des poussées congestives, la douleur arthrosique acquiert un caractère inflammatoire avec des réveils nocturnes spontanés, indépendamment de la position adoptée. Le rythme circadien de la sécrétion de cortisol (anti-inflammatoire naturel), qui atteint son nadir en début de nuit, contribue à l'exacerbation de la composante inflammatoire nocturne
- La douleur de l'immobilité : après plusieurs heures d'immobilité nocturne, les articulations arthrosiques s'enraidissent, et tout changement de position provoque une douleur vive qui réveille le patient. Ce phénomène est lié à la diminution de la production de liquide synovial pendant l'immobilité et à la contracture des tissus péri-articulaires
Les facteurs psychologiques associés
L'anxiété liée à la douleur joue un rôle considérable dans les troubles du sommeil arthrosiques. L'appréhension du coucher (« vais-je réussir à dormir cette nuit ? »), la peur de la douleur au moindre mouvement, les ruminations sur l'avenir de la maladie et le catastrophisme (tendance à imaginer les pires scénarios) créent un état d'hypervigilance incompatible avec l'endormissement. L'arthrose et la dépression entretiennent une relation bidirectionnelle qui se manifeste particulièrement la nuit : les pensées négatives envahissent l'espace mental libéré par l'absence de distractions diurnes, alimentant l'insomnie et le mal-être.
Les troubles du sommeil associés
Les patients arthrosiques présentent fréquemment des troubles du sommeil qui s'ajoutent à l'effet direct de la douleur :
| Trouble du sommeil | Prévalence chez les patients arthrosiques | Mécanisme |
|---|---|---|
| Insomnie d'endormissement | 40 à 50 % | Douleur positionnelle, anxiété anticipatoire |
| Réveils nocturnes fréquents | 60 à 70 % | Douleur lors des changements de position |
| Réveil précoce | 30 à 40 % | Raideur matinale douloureuse |
| Syndrome d'apnées du sommeil | 20 à 30 % (surpoids associé) | Obésité fréquemment associée à l'arthrose |
| Syndrome des jambes sans repos | 15 à 25 % | Possible lien par les voies dopaminergiques |
| Sommeil non réparateur | 50 à 60 % | Fragmentation du sommeil, réduction du sommeil profond |
Les conséquences du manque de sommeil sur l'arthrose
Le déficit de sommeil ne se contente pas de fatiguer le patient : il aggrave activement la maladie arthrosique par plusieurs mécanismes biologiques et comportementaux qui forment un véritable cercle vicieux.
Amplification de la douleur
Les études en neurophysiologie ont démontré que la privation de sommeil abaisse significativement le seuil de perception douloureuse et augmente l'intensité de la douleur ressentie pour un même stimulus. Ce phénomène s'explique par la perturbation des systèmes inhibiteurs descendants de la douleur, qui dépendent du sommeil profond pour se régénérer. En d'autres termes, un patient arthrosique qui dort mal souffrira davantage le lendemain, même si l'état de ses articulations n'a pas changé. Cette amplification de la douleur par le manque de sommeil crée un cercle vicieux d'auto-entretien : plus on dort mal, plus on a mal, et plus on a mal, moins on dort.
Augmentation de l'inflammation
Le sommeil joue un rôle régulateur essentiel sur le système immunitaire et les processus inflammatoires. La privation de sommeil entraîne une augmentation des marqueurs inflammatoires circulants (IL-6, TNF-alpha, protéine C-réactive), qui sont précisément les mêmes médiateurs impliqués dans l'inflammation articulaire de l'arthrose. Cette inflammation systémique liée au manque de sommeil peut exacerber la synovite arthrosique et accélérer la dégradation du cartilage. Le sommeil profond (stades N3) est particulièrement critique pour la régulation immunitaire, et c'est précisément ce stade qui est le plus perturbé chez les patients douloureux chroniques.
Conséquences comportementales
Le manque de sommeil a des répercussions comportementales qui aggravent indirectement l'arthrose. La fatigue diurne diminue la motivation pour l'activité physique, qui est pourtant le traitement non médicamenteux le plus efficace de l'arthrose. La somnolence et les troubles de la concentration augmentent le risque de chutes et d'accidents, particulièrement dangereux pour des articulations déjà fragilisées. L'irritabilité et les troubles de l'humeur liés au manque de sommeil détériorent les relations sociales et professionnelles, contribuant à l'isolement et à la dépression qui aggravent la perception de la douleur.
Améliorer le sommeil d'un patient arthrosique, c'est agir simultanément sur la douleur, l'inflammation, l'humeur et la capacité à mettre en oeuvre les autres traitements de la maladie. Le sommeil est un multiplicateur thérapeutique dont l'importance est trop souvent sous-estimée.
Optimiser l'environnement de sommeil
L'aménagement de la chambre et du lit constitue le premier levier d'action pour améliorer le sommeil du patient arthrosique. Un environnement de sommeil adapté peut réduire significativement les douleurs nocturnes et faciliter l'endormissement.
Le choix du matelas
Le matelas est l'élément le plus important de la literie pour le patient arthrosique. Un matelas trop mou ne soutient pas suffisamment les articulations et favorise les positions vicieuses, tandis qu'un matelas trop ferme crée des points de pression douloureux. Le matelas idéal offre un soutien ferme mais un accueil moelleux, capable d'épouser les courbes du corps tout en maintenant l'alignement de la colonne vertébrale :
- Les matelas en mousse à mémoire de forme : ils s'adaptent aux contours du corps et répartissent les pressions de manière uniforme, réduisant les points de compression articulaires. Leur inconvénient est la rétention de chaleur, problématique pour les patients qui souffrent de sueurs nocturnes
- Les matelas en latex : naturellement résilients, ils offrent un bon compromis entre soutien et confort, avec une aération supérieure aux mousses à mémoire de forme
- Les matelas hybrides : combinant ressorts ensachés et couche de mousse, ils allient le soutien dynamique des ressorts à l'accueil moelleux de la mousse
La durée de vie d'un matelas est de 8 à 10 ans en moyenne. Un matelas usé perd ses propriétés de soutien et d'amorti, aggravant les problèmes articulaires. Le remplacement d'un matelas vieillissant peut à lui seul améliorer significativement la qualité du sommeil.
L'oreiller adapté
Le choix de l'oreiller est particulièrement important pour les patients souffrant d'arthrose cervicale. L'oreiller doit maintenir la colonne cervicale dans un alignement neutre, sans flexion ni extension excessive. Les oreillers ergonomiques avec un creux central et des rebords latéraux surélevés offrent un bon maintien en position dorsale comme latérale. L'épaisseur de l'oreiller doit être adaptée à la largeur des épaules pour les dormeurs sur le côté : un oreiller trop fin laisse la tête s'incliner, un oreiller trop épais crée une flexion cervicale latérale. Pour les dormeurs sur le dos, un oreiller relativement fin avec un soutien cervical intégré est optimal.
La température et l'ambiance de la chambre
La température de la chambre influence directement la qualité du sommeil. La température idéale se situe entre 18 et 20°C. Une chambre trop chaude perturbe les mécanismes de thermorégulation nécessaires à l'endormissement, tandis qu'une chambre trop froide peut aggraver la raideur articulaire. L'obscurité complète favorise la sécrétion de mélatonine, l'hormone du sommeil. Les rideaux occultants ou un masque de sommeil sont recommandés pour les patients sensibles à la lumière. Le silence est important, et des bouchons d'oreilles ou un appareil de bruit blanc peuvent être utiles en environnement bruyant.
Les positions de sommeil adaptées à chaque localisation
La position de sommeil est un déterminant majeur du confort nocturne pour le patient arthrosique. Chaque localisation d'arthrose appelle des ajustements posturaux spécifiques, souvent complétés par l'utilisation judicieuse de coussins de soutien.
Arthrose du genou
Pour l'arthrose du genou, la position sur le dos avec un petit coussin placé sous les genoux est généralement la plus confortable. Cette position réduit la tension sur la capsule articulaire postérieure et maintient le genou en légère flexion (5 à 10°), position de moindre pression intra-articulaire. En position latérale, un coussin ferme placé entre les genoux maintient l'alignement du bassin et empêche le genou supérieur de comprimer le genou inférieur. L'extension complète prolongée du genou est à éviter car elle augmente la pression fémoro-patellaire.
Arthrose de la hanche
L'arthrose de la hanche rend souvent pénible le décubitus latéral du côté atteint en raison de la compression directe du grand trochanter. La position sur le dos est généralement la mieux tolérée. Un coussin sous les genoux réduit la tension sur les fléchisseurs de hanche. En position latérale sur le côté sain, un coussin épais entre les genoux est indispensable pour maintenir la hanche atteinte en position neutre et éviter l'adduction douloureuse. L'utilisation d'un surmatelas en mousse à mémoire de forme peut également réduire la pression sur les points d'appui latéraux.
Arthrose cervicale et lombaire
L'arthrose cervicale impose un oreiller parfaitement adapté qui maintient la colonne cervicale en position neutre, comme détaillé précédemment. La position ventrale est à proscrire car elle impose une rotation cervicale prolongée. Pour l'arthrose lombaire, la position sur le côté avec les genoux fléchis (position foetale modérée) est souvent la plus confortable. Un coussin entre les genoux complète le soutien. En position dorsale, un coussin sous les genoux réduit la lordose lombaire et diminue la pression sur les facettes articulaires postérieures. Un oreiller lombaire fin peut apporter un soutien supplémentaire à la courbure lombaire.
Arthrose des mains et des épaules
L'arthrose des mains bénéficie du port d'orthèses de repos nocturnes qui maintiennent les articulations en position fonctionnelle et réduisent l'inflammation nocturne. Pour l'arthrose de l'épaule, la position sur le côté atteint est à éviter. En position dorsale, un petit coussin sous le bras du côté atteint maintient l'épaule en légère abduction et rotation externe, position de moindre tension capsulaire. En décubitus latéral sur le côté sain, un coussin sous le bras atteint empêche l'adduction et la rotation interne douloureuses.
La routine du coucher anti-douleur
La mise en place d'une routine de coucher structurée et régulière est un pilier de l'hygiène du sommeil, particulièrement important pour les patients dont l'arthrose perturbe le sommeil. Cette routine prépare le corps et l'esprit au repos en réduisant progressivement la douleur et l'activation nerveuse.
Un protocole en quatre étapes
- Étape 1 : Application de chaleur (20 minutes) : une heure avant le coucher, appliquer de la chaleur sur les articulations les plus douloureuses. Un bain chaud (37-38°C) est idéal car il combine les effets de la chaleur, de la flottabilité et de la détente générale. Ajouter des sels d'Epsom potentialise l'effet décontracturant. Les bouillottes et coussins chauffants constituent des alternatives efficaces
- Étape 2 : Exercices de mobilisation douce (10 minutes) : des mobilisations articulaires douces et des étirements légers, réalisés dans le bain ou après, réduisent la raideur préparatoire à la nuit et lubrifient les surfaces articulaires. Ces exercices doivent être doux et ne jamais provoquer de douleur
- Étape 3 : Relaxation et déconnexion (15 minutes) : exercices de respiration abdominale profonde, cohérence cardiaque (5 secondes d'inspiration, 5 secondes d'expiration pendant 5 minutes), méditation guidée ou lecture apaisante. Les écrans (télévision, smartphone, tablette) doivent être éteints au moins 30 minutes avant le coucher en raison de la lumière bleue qui inhibe la sécrétion de mélatonine
- Étape 4 : Installation au lit et positionnement (5 minutes) : mise en place méthodique des coussins de soutien, installation dans la position de sommeil optimale, derniers ajustements pour un confort articulaire maximal. Application éventuelle d'un gel anti-inflammatoire local
Les traitements médicamenteux du sommeil dans l'arthrose
Lorsque les mesures d'hygiène du sommeil et les approches non médicamenteuses ne suffisent pas, un traitement médicamenteux peut être envisagé en concertation avec le médecin. L'objectif est de briser le cercle vicieux douleur-insomnie-douleur pour permettre au patient de retrouver un sommeil restaurateur.
Optimiser le traitement antalgique pour la nuit
Avant d'ajouter un traitement spécifique du sommeil, il convient de vérifier que le traitement antalgique est optimisé pour couvrir la période nocturne. La prise d'un antalgique (paracétamol à libération prolongée, AINS) 30 à 60 minutes avant le coucher peut suffire à réduire la douleur nocturne et améliorer la qualité du sommeil. Les remèdes naturels comme les infusions de valériane, de passiflore ou de mélisse, prises le soir, peuvent compléter l'effet antalgique d'un effet sédatif léger. Les traitements de l'arthrose doivent être réévalués périodiquement avec le médecin pour s'assurer de leur adéquation, notamment en ce qui concerne la couverture nocturne.
Les médicaments à visée hypnotique
Dans les cas d'insomnie sévère résistante aux mesures non médicamenteuses, le médecin peut prescrire temporairement un traitement à visée hypnotique. Les antidépresseurs à faible dose (amitriptyline, doxépine) sont intéressants car ils combinent un effet antalgique, un effet sur le sommeil et un effet antidépresseur, répondant ainsi à plusieurs composantes du problème simultanément. La mélatonine à libération prolongée peut être proposée chez les patients de plus de 55 ans, en particulier en cas de décalage du rythme circadien. Les benzodiazépines et apparentés (zolpidem, zopiclone) doivent être réservés aux situations aiguës et utilisés sur la durée la plus courte possible en raison du risque de dépendance et des effets secondaires chez le sujet âgé (somnolence diurne, troubles de l'équilibre, chutes).
Les approches complémentaires pour le sommeil
Plusieurs approches non conventionnelles disposent de données encourageantes dans la prise en charge des troubles du sommeil liés à la douleur chronique et méritent d'être considérées par les patients arthrosiques.
La thérapie cognitivo-comportementale de l'insomnie (TCC-i)
La TCC-i est le traitement de référence de l'insomnie chronique, recommandé en première intention avant tout traitement médicamenteux. Elle comprend plusieurs composantes complémentaires :
- Le contrôle du stimulus : réserver le lit au sommeil et à l'intimité, quitter le lit si le sommeil ne vient pas après 20 minutes, ne revenir au lit que lorsque la somnolence réapparaît
- La restriction de sommeil : réduire temporairement le temps passé au lit au temps de sommeil effectif pour consolider le sommeil et augmenter la pression homéostatique
- L'hygiène du sommeil : régularité des horaires, gestion de la lumière et de la température, éviction des stimulants le soir
- La restructuration cognitive : identifier et modifier les croyances dysfonctionnelles sur le sommeil (« je dois dormir 8 heures sinon je ne pourrai rien faire demain »)
- La relaxation : techniques de détente progressive, respiration abdominale, visualisation apaisante
La TCC-i peut être dispensée par un psychologue formé, en consultations individuelles ou en groupe, et des programmes en ligne validés existent également. Son efficacité est documentée par de nombreuses études dans le contexte de la douleur chronique, avec des résultats qui se maintiennent dans le temps, contrairement aux traitements médicamenteux dont l'effet cesse à l'arrêt.
La sophrologie et l'hypnose
La sophrologie du sommeil propose des techniques de détente corporelle progressive et de visualisation positive spécifiquement adaptées au coucher. La pratique régulière (guidée puis en autonomie) d'exercices sophrolgiques le soir réduit la tension musculaire, calme l'activité mentale et facilite la transition vers le sommeil. L'hypnose thérapeutique, pratiquée par un professionnel de santé formé, peut modifier les schémas de sommeil perturbés et réduire la perception douloureuse nocturne. L'auto-hypnose, apprise lors de séances avec un praticien, permet au patient de disposer d'un outil autonome utilisable chaque soir.
Quand consulter un spécialiste du sommeil
Si malgré la mise en oeuvre des mesures d'hygiène du sommeil et l'optimisation du traitement antalgique, les troubles du sommeil persistent de manière significative, une évaluation spécialisée est recommandée. Plusieurs situations doivent conduire à une consultation en médecine du sommeil :
- Ronflements importants avec pauses respiratoires rapportées par le conjoint : suspicion de syndrome d'apnées obstructives du sommeil, fréquent chez les patients arthrosiques en surpoids
- Mouvements involontaires des jambes la nuit : syndrome des mouvements périodiques des membres, souvent associé au syndrome des jambes sans repos
- Somnolence diurne excessive malgré un temps de sommeil apparemment suffisant : possible trouble de la qualité du sommeil nécessitant un enregistrement polysomnographique
- Insomnie chronique résistante : insomnie persistant depuis plus de trois mois malgré les mesures mises en place
Le spécialiste du sommeil pourra réaliser des examens complémentaires (polysomnographie, polygraphie ventilatoire, actimétrie) pour identifier d'éventuels troubles du sommeil associés qui nécessitent un traitement spécifique. Vivre avec l'arthrose au quotidien passe nécessairement par la reconquête d'un sommeil de qualité, et la gestion de la douleur nocturne est un volet thérapeutique qui mérite autant d'attention que la prise en charge diurne.
L'arthrose et le sommeil sont intimement liés dans une relation complexe où chaque composante influence l'autre. Rompre le cercle vicieux douleur-insomnie-douleur nécessite une approche globale associant optimisation de l'environnement de sommeil, positionnement articulaire nocturne adapté, routine de coucher structurée, gestion antalgique ciblée sur la nuit et, si nécessaire, accompagnement psychologique spécialisé. Les bénéfices d'un sommeil restauré se répercutent sur tous les aspects de la vie avec l'arthrose : diminution de la douleur, amélioration de l'humeur, augmentation de l'énergie disponible pour l'activité physique et meilleure capacité à mettre en oeuvre l'ensemble des stratégies thérapeutiques.